Причины выделений у женщин – что делать?
Выделения из влагалища – это естественный процесс мочеполовой системы, консистенция и цвет могут отличаться в зависимости от цикла менструации. Главное, чтобы не было постороннего запаха и дискомфорта. Кардинальное изменение цвета выделяемой жидкости, вплоть до чёрного секрета, появление резкого запаха и болезненных ощущений свидетельствуют о развитии серьёзных заболеваний.
Нормальные выделения у женщин
Наличие постоянно секрета из влагалища – это физиологический процесс, который является нормой. У здоровой женщины выделения могут менять цвет, консистенцию и обильность в зависимости от менструального цикла.
Естественными считаются следующие виды вагинального секрета:
- прозрачный, консистенция слизистая, умеренное количество, обильность появляется перед овуляцией, а в середине цикла жидкость из влагалища желтоватая и водянистая;
- выделения, похожие на крем или кисель в большом количестве появляются в начале цикла менструации;
- минимальное выделение киселеобразного или кремоподобного секрета – особенность 2 половины менструального периода;
- жидкие белые или прозрачные — могут появляться у женщины после полового акта;
- бели с кровянистыми прожилками наблюдаются перед началом овуляции;
- коричневый цвет вагинального секрета возможен в начале приёма противозачаточных лекарств на гормональной основе.
Во время беременности нормальными должны быть белые или бесцветные выделения, не имеющие запаха. В течение всего периода вынашивания плода их количество может меняться от скудных до обильных.
Какие бывают выделения?
Неестественный секрет из женских органов – симптом воспалительных или инфекционных заболеваний мочеполовой системы. Патологическими считаются вагинальные выделения, имеющие нехарактерный запах, цвет и консистенцию.
Выделения по цвету
Норма для выделений – белый (однородная консистенция, умеренное количество) или прозрачный цвет. Если жидкость из влагалища приобретает мутный оттенок, а также содержит примеси гноя или крови, речь идёт о серьёзных нарушениях в репродуктивной системе.
Таблица «Разновидность влагалищных выделений по цвету»
| Вид | Причины |
| Жёлтые | Воспаление в половых органах (андексид, сальпингит) |
| Очаги воспаления в слизистых тканях вагины (вагинит) | |
| Инфекции венерической этиологии – хламидиоз, гонорея, трихомониаз. | |
| Зелёные | Вагинозы бактериальные. В зависимости от степени протекания болезни секрет может менять оттенок от салатового до тёмного |
| Трихомониаз | |
| Гонорея | |
| Воспалительные процессы в органах малого таза | |
| Белые выделения (обильные, с неприятным запахом) | Вагинит |
| Воспаление внутренних половых органов | |
| Негативная реакция на средства интимной гигиены | |
| Кандидоз (молочница) | |
| Длительная терапия антибиотиками | |
| Вымывание здоровой флоры влагалища – бывает при спринцевании | |
| Ослабление тонуса интимных мышц (опущение влагалищных стенок) | |
| Недостаточная физическая активность | |
| Кровянистые | Уплотнения в матке доброкачественного или онкологического характера – фиброма, саркома, рак |
| Шеечные узлы и поражение слизистой цервикального канала – эндометрит, аденомиоз, эрозии. В зависимости от тяжести заболевания выделения могут быть розовыми, оранжевыми, бурыми или тёмными, вплоть до чёрного цвета | |
| Наросты на половых органах – папилломы, бородавки – могут провоцировать алые и даже бурые выделения | |
| Инфекция в интимной зоне | |
| Повреждения слизистой влагалища в процессе полового акта. Причиной может быть сильно скудный секрет | |
| Неправильный подбор противозачаточных лекарств | |
| Период после аборта – возможны коричневые или розовые выделения | |
| Затихание репродуктивной функции. При наступлении климакса небольшие красные выделения появляются в разное время | |
| Чёрные (выделения с густыми тёмными сгустками) | Проблемы в нормальном функционировании эндокринной системы или нарушение обменных процессов |
| Запущенное воспаление инфекционного характера в женских органах | |
| Разрастание эндометрия за пределами матки | |
| Неожиданные скачки в весе (резкая потеря или набор массы тела) | |
| Перенесённые стрессы | |
| Сбой в гормональном фоне | |
| Серые | Дисбактериоз, воспаление отсутствует. Возможен зуд и жжение в гениталиях |
По запаху
Естественная здоровая жидкость из влагалища практически без запаха. Появление зловония – признак воспаления, которое возникло в результате бактериальной инфекции или болезней в органах малого таза.
По специфическому запаху можно идентифицировать патологию:
- Кислый запах из влагалища может появиться после смены полового партнёра или быть следствием изменений в микрофлоре из-за стресса, гормональных нарушений, снижения иммунитета. Если зловоние сопровождается молочными или творожными выделениями с белыми комочками – это молочница. Зеленоватый или жёлтый оттенок белей с запахом – симптом венерических заболеваний.
- Гнилостный – чаще всего сопровождает воспалительные явления в слизистой влагалища (кольпит) и в мочеполовых органах (гарднереллёл). Запущенные патологии в матке и цервикальном канале также могут проявляться гнойными и сукровичными выделениями.
- Тухлый рыбный запах присутствует, когда в гениталиях развивается дизбактериоз. Зловоние резкое и стойкое, особенно после полового акта, а выделения густые, с сероватым оттенком. Развитие острого воспаления вследствие попадания в мочеполовую систему анаэробной бактерии также отличается тухлым запахом выделений.
- Запах железа из влагалища появляется при эрозиях шейки матки. Вагинальный секрет часто содержит прожилки крови после полового акта. Это происходит из-за механического травмирования эндометрия.
- Запах ацетона или уксуса часто бывает у женщин, страдающих сахарным диабетом. Зловоние может также свидетельствовать о нехватке жидкости в организме, сбоях в процессах метаболизма, мочеполовой инфекции или гормональном дисбалансе.
О грибковых инфекциях и наличии патогенных микроорганизмов в микрофлоре влагалища говорят выделения, зловоние которых напоминает чеснок, лук или дрожжи. А вот сладковатый запах патологией не является и возникает чаще всего из-за чрезмерного употребления сладких фруктов, шоколадных конфет, зефира.
По консистенции и структуре
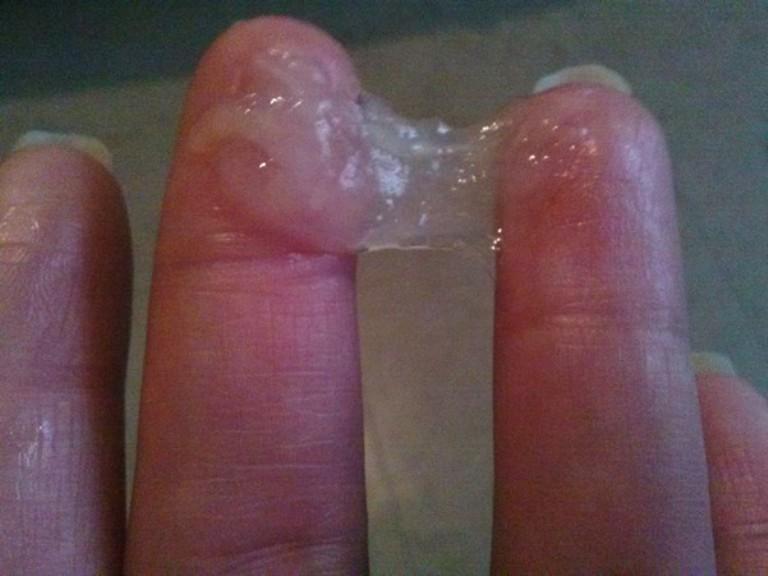
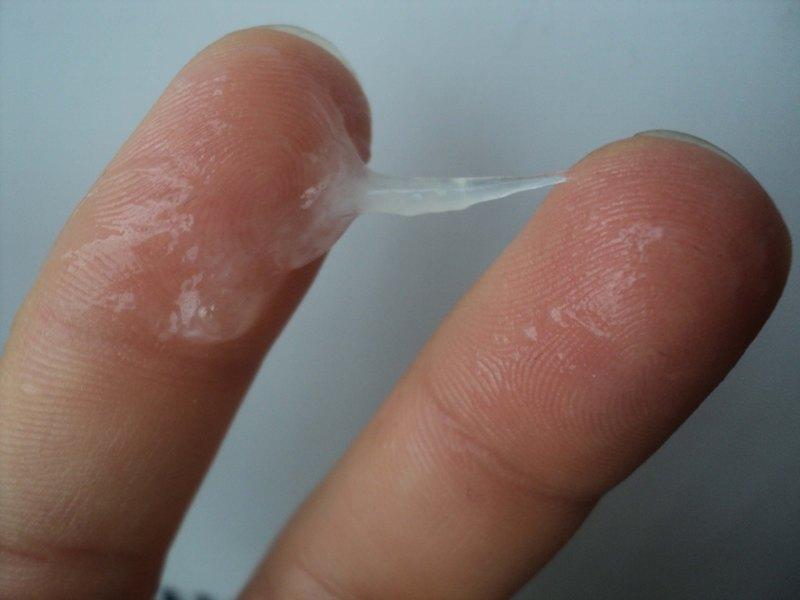
Помимо запаха и цвета, выделения в разное время менструального цикла меняют свою структуру и консистенцию. В нормальном состоянии – это водянистый и жидкий секрет. В середине цикла консистенция становиться слизистой или желеобразной, иногда как сопли. Если в мочеполовой системе начинают происходить негативные изменения ,выделения меняют свой характер, исходя из конкретной патологии.
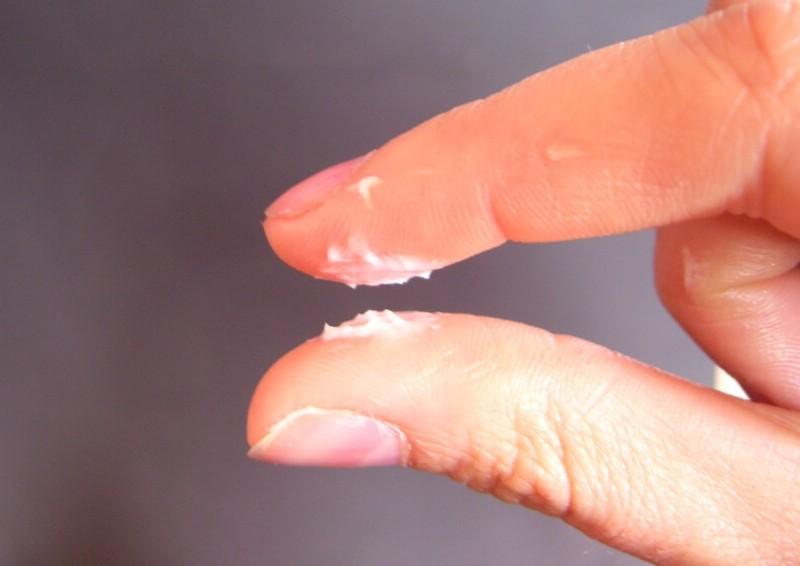
- Густая творожистая жидкость из влагалища с хлопьевидными или зернистыми комочками наблюдается при молочнице.
- Обильные пенистые выделения бывают при венерических заболеваниях (трихомониазе). Слизь при этом вязкая, тянущаяся.
- Скудная, похожая на сливки, жидкость желтоватого цвета характерна для гонореи.
- Липкая грязная слизь, имеющая клейкую и нитевидную консистенцию, сопровождает острый кольпит, запущенные воспаления шейки матки, инфицирование стафилококком, кишечной палочкой.
- Сильные студенистые, кашеобразные или волокнистые бели из женских органов – признак эндоцервицита. Воспаление слизистой оболочки шейки матки может протекать с гнойным секретом и кровянистыми прожилками.
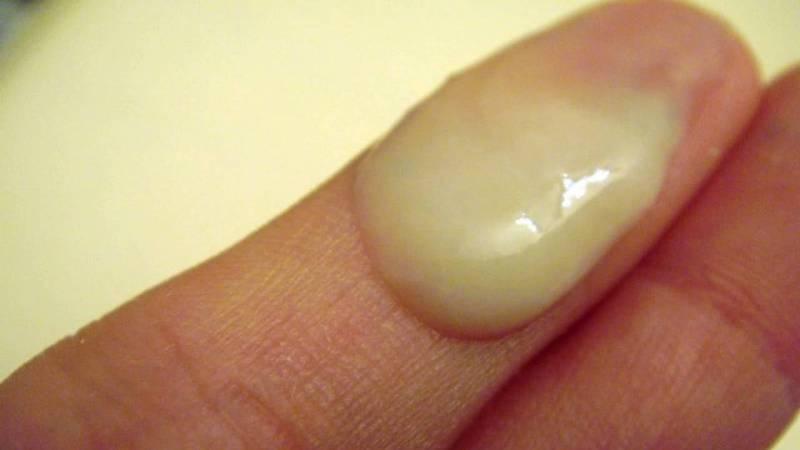
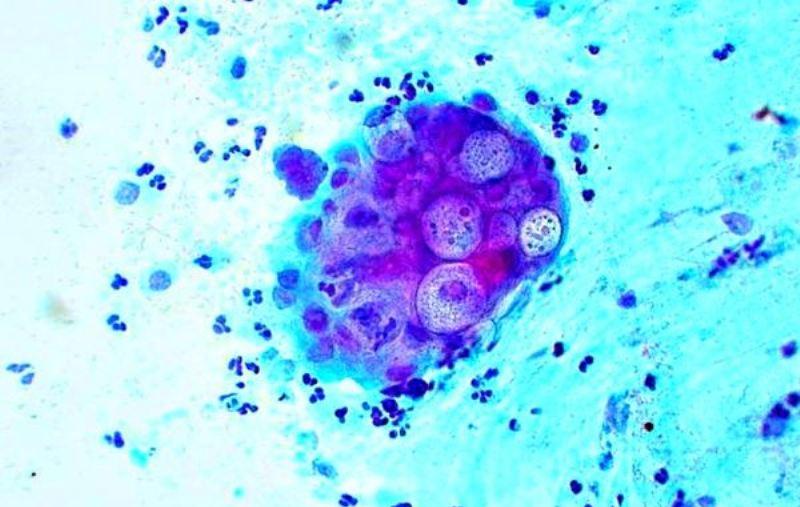
Совсем скудные или сухие выделения наблюдаются в период менопаузы. При этом в секрете может присутствовать небольшое количество крови. Как выглядят нормальные и атипичные выделения показано на фото.
К какому врачу обратиться?
В случае патологических изменений в структуре и консистенции вагинального секрета или появления запаха нужно обратиться к врачу. Проблемами мочеполовой системы у женщин занимается гинеколог.
После осмотра и тщательной диагностики может понадобиться консультация других узкопрофильных специалистов:
- иммунолога (при венерических патологиях);
- онколога (если развивается киста или опухоль);
- аллерголога (когда обильность и запах выделений связанные с аллергическим реакциями организма).
Диагностика
Для определения причины выделений с неприятным запахом и консистенцией гинеколог назначает комплексное обследование:
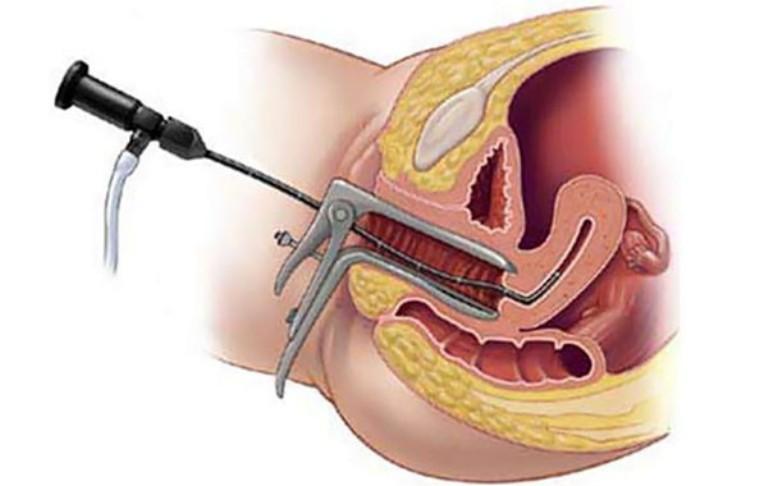
- визуальный и внутренний гинекологический осмотр;
- мазок из влагалища, уретры и шейки матки;
- УЗИ органов мочеполовой системы;
- кольпоскопию;
- общий анализ крови.
Лечение
Чтобы нормализовать выделения, необходимо устранить источник патогенных проявлений.
Исходя из заболевания, которое повлекло плохие бели, терапия состоит из нескольких групп препаратов:
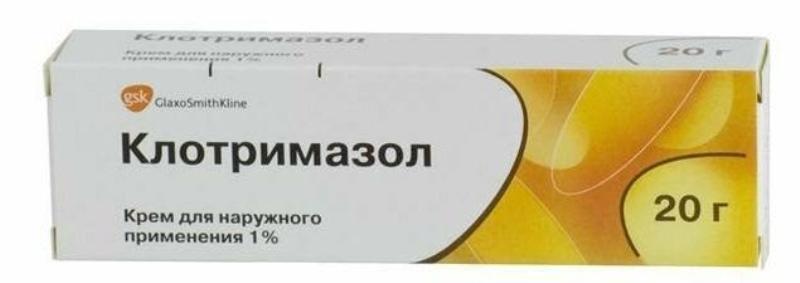
- противогрибковые средства (применяются при кандидозе) – свечи и таблетки Клотримазол, Флуконазол, Микомакс, Флюкостат, Пимафуцин;
- антибактериальные препараты (при бактериальном вагинозе, различных инфекциях, вызывающие воспалительные процессы) – Метронидазол, Клиндамицин, Орнисид;
- системные антибиотики (при венерических заболеваниях) – Орнидазол, Тинидазол, Метронидазол.
Препараты подбираются специалистом индивидуально для каждой пациентки. Учитываются все особенности организма, нюансы болезни и степень запущенности.
Профилактика
Нормальные выделения во многом зависят от гигиены и образа жизни женщины. Чтобы предотвратить появление атипичных белей, необходимо соблюдать несложные меры профилактики.
- Ежедневная интимная гигиена утром и вечером с умеренным использованием специальных средств и минимизацией спринцевания.
- Разборчивость в интимной жизни. Чем меньше половых партнёров, тем меньше риск нарушения микрофлоры влагалища и заражения инфекцией.
- Использование средств контрацепции с малознакомым половым партнёром.
- Правильный подбор гормональных контрацептивов.
- Активный образ жизни, умеренные физические нагрузки, минимизация стрессов и эмоционального истощения.
- Своевременное лечение воспалительных процессов в органах малого таза.
Правильное питание (фрукты, овощи, зелень, кисломолочные продукты), употребление достаточного количества жидкости, ношение натурального нижнего белья и минимизация вредных привычек – всё это способствует поддержанию здоровой микрофлоры во влагалище.
Бели, прозрачный секрет или слизь, как сопли в умеренных количествах и без запаха, выделяемые у женщин – нормальное явление. Если меняется цвет от мутного до тёмного, становятся густыми, творожистыми, пенистыми и сопровождаются зловонием, речь идёт о патологиях в органах малого таза. Своевременное обращение к врачу и качественная диагностика помогают не допустить тяжёлых осложнений, и быстро устранить патологию.
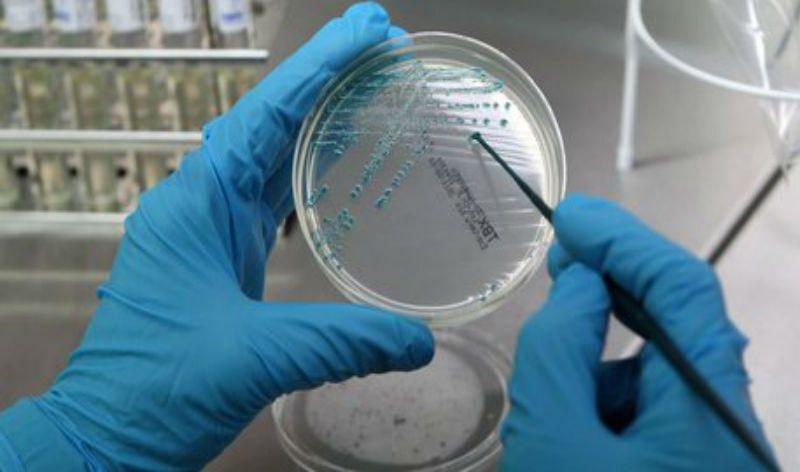
Бактериологическое исследование микрофлоры – простой и эффективный анализ, позволяющий обнаружить патогенную микрофлору в различных системах. Методика бакпосева на микрофлору распространена в гинекологической, урологической, онкологической и хирургической сфере, также её эффективно применяют дерматологи, гастроэнтерологи и отоларингологи.
Что показывает бакпосев на микрофлору?
Бакпосев – это лабораторный анализ, позволяющий получить точную информацию о микрофлоре определённого органа или системы в организме.
Это исследование даёт возможность обнаружить патогенные микроорганизмы:
- кишечную палочку;
- трихомонады;
- хламидии;
- стафилококк;
- стрептококк;
- пневмококк;
- гонококк;
- сальмонеллы;
- листерии;
- гарденеллы;
- грибок кандида.
Бакпосев способствует обнаружению неспецифического роста микрофлоры, помогает выявить точное количество патогенных бактерий, а также составить антибиотикограмму. Тест учитывает чувствительность микроорганизмов к определённым антибиотикам.
Показания к сдаче анализа
Сдача бактериального посева необходима при следующих показаниях:
- Бакпосев крови применяется при лихорадках, ознобе, подозрениях на внутрисосудистые инфекции. Также распространён посев крови на стерильность.
- Исследование кала применяется для определения дисбактериоза в тех случаях, когда простой анализ кала не выявляет возбудителя инфекции.
- Бактериальное исследование мочи проводится при инфекциях мочеполовой системы и мочевыводящих путей: цистите, уретрите, пиелонефрите и др.
- Сдача мокроты требуется при диагностике болезней нижних дыхательных путей, а также при туберкулёзе.
- Мазок из ЛОР-органов берётся при воспалительных бактериальных заболеваниях уха, верхних и нижних дыхательных путей.
- Анализ из уретры у мужчин выявляет заболевания, передающиеся половым путём, инфекционные болезни половой системы и причины бесплодия.
- Анализ из влагалища делается в гинекологии при воспалительных процессах в мочеполовой системы, при бесплодии, а также во время планирования беременности.
Подготовка к бакпосеву
Чтобы результаты бактериального исследования были точны и информативны, необходимо соблюдать правила подготовки к забору анализа. Эти правила различаются в зависимости от органа забора материала.
За 1-2 суток перед взятием мазка из влагалища или из цервикального канала женщинам не следует:
- заниматься сексом;
- спринцеваться;
- использовать гели и мыло для интимной гигиены;
- применять вагинальные формы препаратов;
- мыться в ванной.
Перед проведением процедуры нельзя подмываться, также желательно не мочиться в последние 2-3 часа перед процедурой.
Для взятия мазка из уретры у мужчин требуется такая подготовка:
- за неделю остановить приём препаратов, запрещённых врачом-урологом;
- за 2 суток исключить сексуальные контакты;
- вечером перед исследованием тщательно вымыть половые органы;
- за 2-3 часа перед забором постараться не опорожнять мочевой пузырь.
При посеве на флору из ротовой полости следует:
- за неделю не использовать антибиотики;
- за 2-3 дня отказаться от противомикробных спреев и полосканий;
- не есть утром перед обследованием;
- не пить за 2 часа перед анализом;
- не чистить зубы, не полоскать горло.
Забор спермы на анализ требует:
- воздержания от секса в течение 5-7 дней;
- отказа от алкогольных напитков на 3-4 дня;
- запрета на антибиотики за 2 недели;
- тщательной гигиены половых органов перед забором материала.
При анализе на микрофлору из носа следует исключить использование спреев, капель и мазей для носа за 3-4 часа перед сдачей мазка.
Забор мокроты, крови и мазок из уха не требуют особой подготовки: для этих анализов достаточно не употреблять антибиотики за неделю перед исследованием.
Как проводится бактериологическое исследование
Для бактериального посева забираются различные выделения из человеческого организма:
- мокрота;
- сперма;
- кровь;
- кал;
- моча;
- слизь из верхних дыхательных путей;
- выделения из цервикального канала, влагалища;
- гной;
- содержимое ран, язв и эрозий.
Способ проведения бактериологического исследования зависит от органа забора: мазок из ЛОР-органов получается быстрее и проще, чем материал из уретры или влагалища.