Болезни сердца – одна из основных причин ранней смертности, на их долю приходится более 55% от всех летальных исходов. Ежегодно от сердечно-сосудистых патологий в РФ умирает почти 1,5 млрд. человек, многим из них ещё не исполнилось 55 лет. Грамотная профилактика и своевременное лечение поможет снизить риск развития опасных болезней, избежать инвалидности.
Сердечные заболевания
Перечень патологий сердца и сосудов довольно обширен, чем раньше будет диагностирована опасная проблема, тем легче её устранит или добиться стойкой ремиссии, поскольку многие болезни считаются неизлечимыми. Без своевременной терапии развиваются осложнения, заболевание прогрессирует, всё может закончиться летальным исходом.
Наиболее распространённые сердечные патологии – нарушение ритма, отклонение ЧСС от нормы. Развиваются при наличии лишнего веса, шейном остеохондрозе, сильной интоксикации алкоголем, наркотическими веществами. Спровоцировать тахикардию, фибрилляцию желудочков или предсердий, экстрасистолию могут другие сердечно-сосудистые болезни.
Ишемическая болезнь сердца
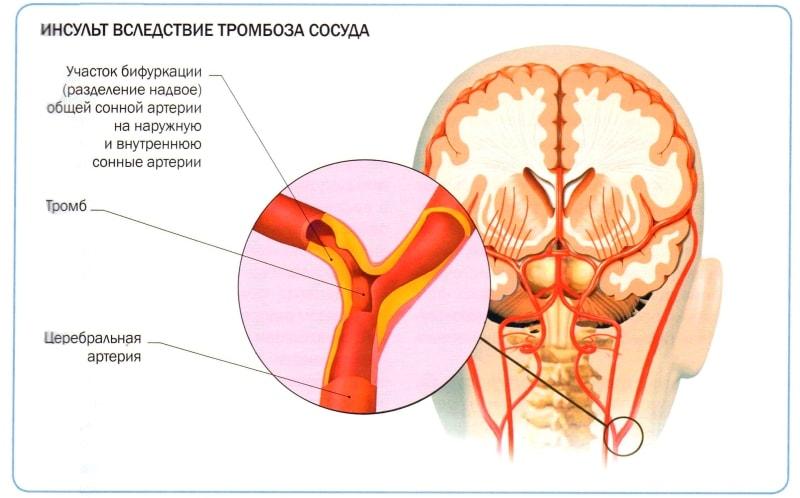
ИБС – органические поражения у взрослых развиваются при наличии ухудшения кровоснабжения миокарда из-за плохого состояния сосудов. Основная причина заболевания – атеросклеротические бляшки, тромбоз, который развивается при увлечении вредной пищей. Болезнь может быть следствием курения, ожирения, гиподинамии, гипертонии. Код по МКБ-10 – I 20–25.
Разновидности и симптомы ИБС
| Форма патологии | Название заболевания | Признаки |
| Острая | Нестабильная стенокардия | Жгучая, давящая боль в грудной области, может отдавать в различные части тела с левой стороны. Иногда возникают давящие ощущения в районе эпигастрия. Длительные приступы появляются часто, даже при слабых нагрузках или в состоянии покоя |
| Инфаркт миокарда | Симптомы отличаются в зависимости от формы:
· ангинозная – боль давящая, жгучая, отдаёт в левую конечность и часть лица, одышка, аритмия, приступ может продолжаться сутки, Нитроглицерин не улучшает состояние; · астматическая – возникает приступ астмы, человеку не хватает воздуха, кожные покровы и слизистые приобретают синюшный оттенок, учащённое сердцебиение; · аритмическая – давление снижается, частота сердечных сокращений увеличивается, потеря сознания; · абдоминальная – признаки схожи с проблемами пищеварительной системы, боль локализуется в верхней части живота, сопровождается рвотой и тошнотой; · цереброваскулярная – немеют конечности, обмороки, рвота |
|
| Острый коронарный синдром | Приступ может длиться более четверти часа, симптомы схожи с инфарктом | |
| Хроническая | Стабильная стенокардия | Признаки схожи с нестабильной формой, но приступы непродолжительные, возникают после физических нагрузок |
| Бессимптомная ишемия миокарда | Боли и других признаков проблем с сердцем нет, иногда после физических нагрузок возникает слабость, хроническая усталость | |
| Кардиосклероз | Отёки, одышка, боль в грудной области, нарушение сердечного ритма |
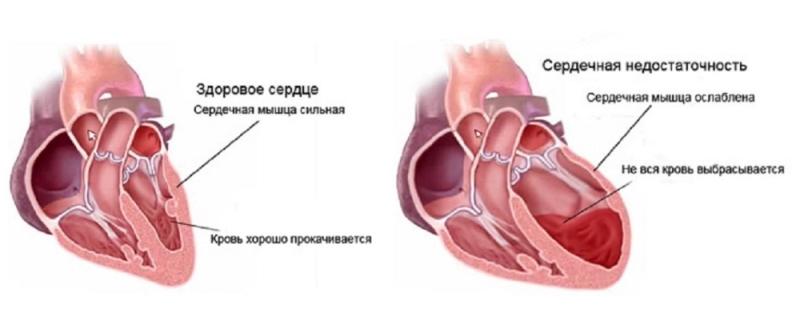
Хроническая сердечная недостаточность
ХСН развивается, когда изношенное сердце плохо качает кровь, причины развития такого состояния – гипертоническая болезнь, воспалительные процессы, ухудшение состояния сосудов. Как выглядит орган при таком заболевании можно рассмотреть на фото. Код по МКБ-10 – I 50.
Стадии и симптомы заболевания:
- На начальной стадии возникает лёгкая недостаточность левого желудочка, кровообращение не нарушено, признаки патологии отсутствуют.
- Стадия 2А – нарушается кровообращение в малом круге, левый желудочек увеличивается в размерах. Появляется одышка, непродуктивный кашель, сильная отёчность ног, пульс увеличивается даже при минимальных нагрузках, слизистые приобретают синюшный оттенок.
- Стадия 2Б – патологические изменения наблюдаются в обоих кругах поражённого органа. Одышка и аритмия беспокоит человека даже в состоянии покоя, возникает сердечная боль ноющего характера, слизистые синеют, развивается сердечная астма, отекают конечности и живот, печень увеличивается в размерах.
- На третьей стадии развиваются необратимые патологические изменения в сердце, лёгких, почках и сосудах, к основным признакам болезни присоединяются симптомы сопутствующих болезней. Медикаментозная терапия неэффективна, требуется хирургическое вмешательство.
Приобретённые пороки сердечных кланов
Заболевание бывает врождённого характера, приобретённый порок сердца развивается на фоне хронических сердечных заболеваний, воспалительных процессов, неправильного образа жизни. Код по МКБ-10 – врождённый пороки – Q20–26, приобретённые – I34–37.
Виды и признаки приобретённых патологий клапанов:
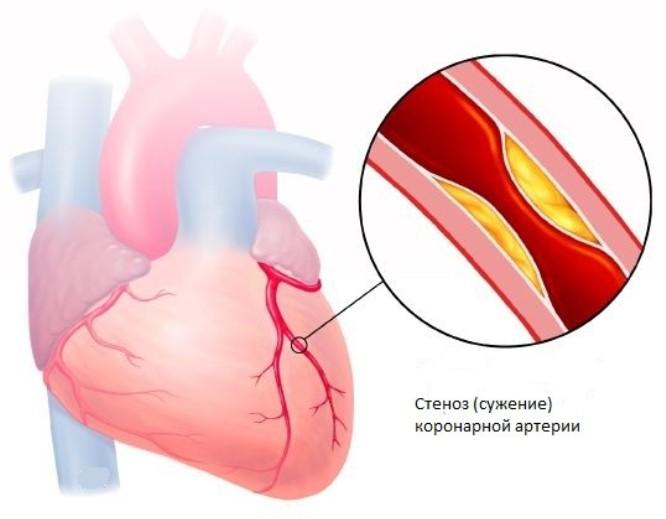
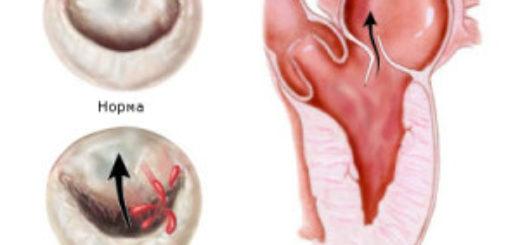
- Стеноз артерии. На начальном этапе заболевание протекает бессимптомно, обнаружить его можно только во время обследования. По мере развития патологии появляются обмороки, признаки снижения систолических артериальных показателей, кожные покровы становятся бледными.
- Недостаточность аортального клапана. Болезнь сопровождается частыми приступами удушья, учащённым сердцебиением, одышкой, снижается диастолическое давление.
- Митральный стеноз. Боль в сердце появляется редко, увеличивается печень и размер живота, конечности отекают, одышка, голос становится хриплым.
- Недостаточность клапана митрального. Боль в грудине носит ноющий характер, непродуктивный кашель, астма, одышка.
Сердечные заболевания передаются по наследству – если подобные проблемы есть у родственников по восходящей линии, риск развития патологии у ребёнка увеличивается на 25%.
Врождённые пороки сердца
Причины появления врождённых пороков сердца – грипп и краснуха у женщины во время беременности, сахарный диабет, ревматизм, патологии щитовидной железы, приём сильнодействующих лекарственных средств, плохая экология.
Как называются и проявляются патологии:
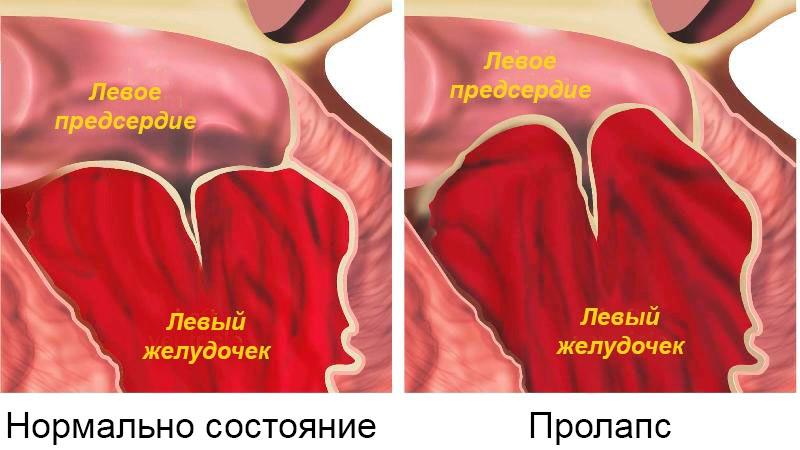
- Пролапс митрального клапана – врождённая патология, у некоторых людей протекает без особых признаков, отклонения от нормы можно заметить только во время обследования. У остальных пациентов наблюдается тошнота, частое повышение температуры до субфебрильных отметок, ощущение кома в горле, боль в грудине, повышенная утомляемость.
- Аномалия Эбштейна – редкое врождённое заболевание, сопровождается тахикардией, обмороками, увеличиваются вены на шее. Требуется хирургическая коррекция.
- Дефекты в межпредсердной перегородке – первые признаки в виде слабости, одышки могут появиться после 40 лет, постепенно развивается ХСН.
- Дефекты межжелудочковой перегородки – при небольшом размере дефекта появляется только одышка при физических нагрузках. Если дефект большой, то проблемы с дыханием возникают даже в состоянии покоя, появляется боль в грудине, непродуктивный кашель.
- Комплекс Эйзенменгера. Основной признак патологии – присутствие сгустков крови в мокроте, посинение кожных покровов, дополнительно появляются симптомы ХСН.
- Тетрада Фалло – тяжёлое смертельное заболевание, сопровождается посинением кожных покровов и слизистых оболочек, дети отстают в росте, физическом и умственном развитии, у них часто бывают судороги, артериальная гипотензия, развивается ХСН. Каждый второй ребёнок с подобной патологией не доживают до трёх лет, в редких случаях – до 13–15 лет.
- Открытый артериальный проток – патология может протекать без особых признаков, с возрастом появляются симптомы сердечной недостаточности, снижаются диастолические показатели давления.
Патологии воспалительного характера
Возникают при проникновении в организм бактерий, вирусов, грибков, могут быть вызваны ревматизмом или отравлением токсическими веществами, в зависимости от типа возбудителя подбирают антибактериальные препараты. Чаще всего развиваются как осложнение туберкулёза, сифилиса, длительных простудных заболеваний. Код по МКБ-10 – I 30–52.
Виды и признаки сердечных воспалительных процессов:
- Эндокардит – на фоне высокой температуры и сильного потоотделения быстро ухудшается состояние клапанов, появляется пульсирующая боль в сердце, слышны шумы, наблюдается увеличение некоторых внутренних органов. Характерный симптом – кровоизлияния в глазах и под ногтями из-за повышенной ломкости сосудов, первые фаланги пальцев на руках становятся толще.
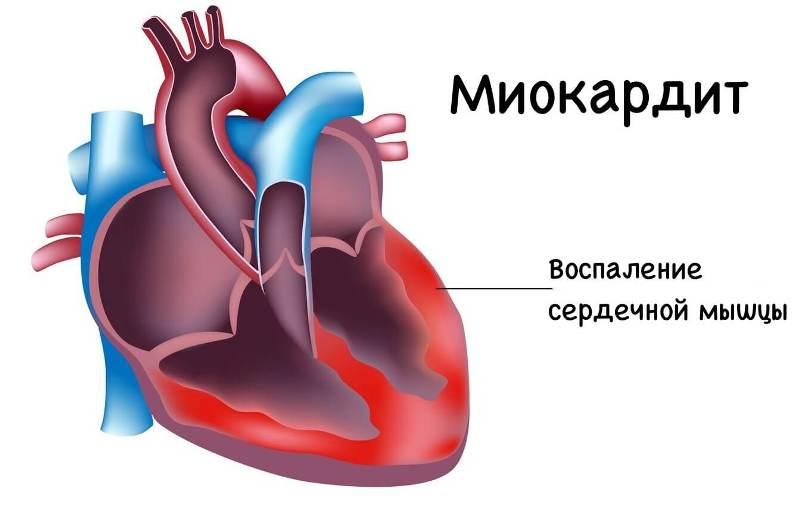
- Миокардит – заболевание может проявляться в виде сердечной недостаточности или тахикардии, колющей боли, точный диагноз врач поставит после получения результатов анализа крови на специфические кардиологические ферменты.
- Перикардит – непродуктивный кашель, боль в грудине и области правого подреберья, учащённое сердцебиение, слабость.
- Ревматическая болезнь сердца возникает, если на фоне фарингита или ангины начнутся воспалительные процессы в соединительных тканях. Патология приводит к развитию порока сердца.
К какому врачу обратиться?
При появлении боли в груди, одышки, онемении конечностей, изменении цвета кожных покровов, частых приступах головокружения необходимо посетить кардиолога – этот специалист занимается диагностикой и лечением сердечно-сосудистых патологий.
При необходимости поможет потребоваться консультация кардиохирурга, эндокринолога, в экстренных случаях своевременную помощь сможет оказать врач скорой помощи.
Диагностика болезней сердца
Современная медицина позволяет выявить любые патологии сердца и сосудов. Первоначальный диагноз врач может поставить после опроса, осмотра пациента, он внимательно слушает сердце, измеряет давление. Но чтобы точно понять причину заболевания, составить подробную клиническую картину, потребуется пройти всесторонне обследование.
Методы диагностики ССЗ:
- ЭКГ – один из наиболее простых и быстрых методов обследования, позволяет выявить большинство сердечных заболеваний, определяет синусовый ритм. По назначению врача ЭКГ могут делать с медикаментозными пробами, гипервентиляцией или ортостатической нагрузкой.
- Холтеровское мониторирование – при помощи специального прибора фиксируют работу сердца в течение суток.
- Стресс-тестирование – ЭКГ делают при работе пациента на кардиотренажёре, позволяет выявить переносимость физических нагрузок, соответствие выносливости показателям здорового сердца.
- ЭФИ (электрофизиологическое исследование) – в вены, артерии или непосредственно в сердечные камеры вводят маленькие электроды, что позволяет определить характер нарушений ритма сердца.
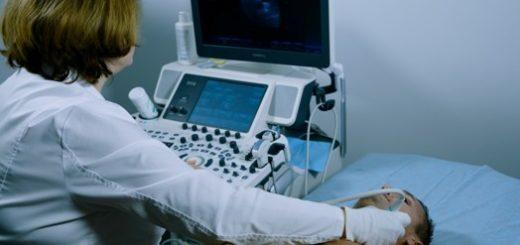
- УЗИ или эхокардиография сердца – трёхмерное изображение позволяет увидеть степень изношенности сердца, функциональные и морфологические изменения органа.
- Рентген – на снимки видны размеры и состояние тканей сердца.
- КТ – исследования позволяет распознать анатомические отклонения в строении сердца и коронарных сосудов, предварительно внутривенно вводят контрастное вещество.
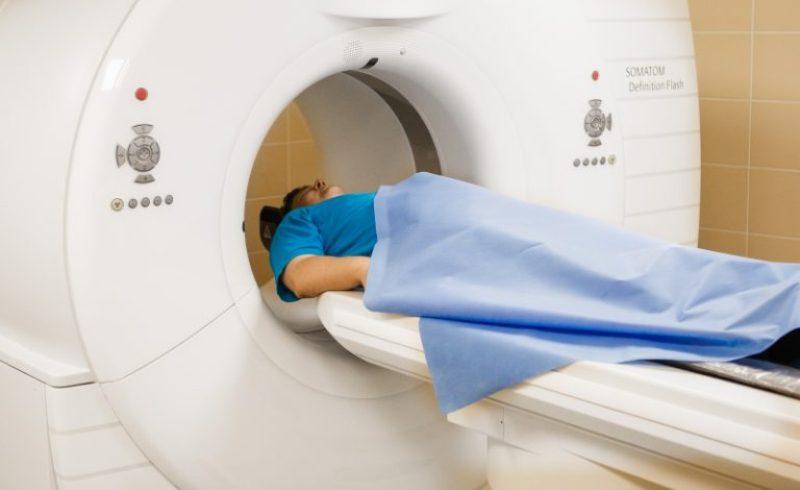
- МРТ – позволяет получить качественное изображение органов сердечно-сосудистой системы, но процедура сложная и дорогостоящая, имеет много абсолютных противопоказаний.
- Радионуклидное исследование – радиоактивные индикаторы вводят пациенту через вену, их излучение фиксирует специальный прибор, картинка выводится на экран. Процедуру проводят при наличии сердечных болей неясного патогенеза.
Чтобы точно оценить состояние сердечной мышцы, сосудов, врач может ввести в вену или артерии катетеры, их продвижение фиксируют при помощи непрерывной рентгенологической съёмки. Одним из новых методов диагностики является позитронно-эмиссионная томография, которая позволяет увидеть участки с плохим кровоснабжением, следы пережитого инфаркты, ишемию. Но из-за высокой стоимости к такому методу диагностики прибегают только в крайних случаях.
Методы лечения заболеваний сердца
Терапия сердечно-сосудистых заболеваний – длительный процесс, часто лекарственные средства приходится принимать всю жизнь. При запущенных формах патологии, их быстром прогрессировании потребуется хирургическое вмешательство.
Лекарства
Для улучшения состояния сердца и сосудов используют различные группы лекарственных препаратов, их выбор зависит от диагноза, возраста пациента, тяжести заболевания.
→ Первая помощь и лечение при болях в сердце
Список эффективных сердечных препаратов:
- Антиагреганты – Аспирин кардио, Кардиомагнил, Клопидогрел, Плавикс. Препятствуют агрегации тромбов, снижают риск образования тромбов, но могут вызвать сильные кровотечения.
- Статины – Розувастатин, Симвастатин. Лекарства предназначены для снижения уровня вредного холестерина, их используют для предотвращения прогрессирования патологий, негативно влияют на мышцы и печень.
- Ингибиторы АПФ – Рамиприл, Каптоприл, Периндоприл. Предотвращают сужение артерий, помогают при артериальной гипертензии, уменьшают нагрузку на сердечную мышцу, при длительном приёме возможно появление сухого кашля.
- Бета-блокаторы – Небилет, Конкор. Снижают артериальные показатели, нормализуют частоту сердечных сокращений, уменьшают потребность миокарда в кислороде. Основные побочные явления – ухудшение качества сна, учащение приступов у астматиков, увеличивают риск развития сахарного диабета. Подробнее об адреноблакаторах.
- Антагонисты рецепторов ангиотензина – Микардис, Лозартан. Имеют небольшое количество побочных эффектов и противопоказаний, назначают при плохой переносимости ингибиторов АПФ.
- Блокаторы кальциевых каналов – Верапамил, Амлодипин. Сосудорасширяющие препараты, улучшают кровообращение, снижают давление, могут спровоцировать появление мигрени, отёчности.
- Нитраты – Нитроглицерин, Нитроспрей. Эффективно устраняют приступ стенокардии, обладают сосудорасширяющим действием. Побочные эффекты – отёк конечностей, покраснение кожных покровов.
- Диуретики – Фуросемид, Верошпирон. Выводят из организма лишнюю жидкость, благодаря чему исчезают признаки гипертонии, отёки, одышка, могут вызвать обезвоживание, ухудшение работу почек.
- Гликозиды – Коргликон, Строфантин. Увеличивают силу сердечных сокращений, при этом замедляют их частоту. Препараты токсичны, имеют много противопоказаний, во время лечения часто возникают диспепсические расстройства, временное ухудшение зрения, галлюцинации.
- Антикоагулянты – Варфарин, Ксарелто. Нормализуют свёртываемость крови, снижают риск тромбообразования, применяют после кардиологических оперативных вмешательств. В экстренных случаях, при инфаркте миокарда используют растворы для инъекций.
- Лекарства на основе калия и магния – Панангин, Аспаркам. Предотвращают развитие атеросклероза, нормализуют сердечный ритм.
- Метаболические препараты – Рибоксин, Милдронат. Улучшают процессы обмена, устраняют дефицит кислорода в тканях.
→ Подробнее о таблетках при сердечных болях
Хирургические методы
При отсутствии положительной динамики во время медикаментозной терапии, резком ухудшении состояния, изношенном сердце, ишемии, инфаркте, острой сердечной недостаточности человеку потребуется хирургическое вмешательство для устранения патологий.
Виды кардиологических оперативных вмешательств:
- Установка искусственных клапанов, кардиостимуляторов – проводят при недостаточности клапана миокарда.
- Операция по методу Гленна и Росса – используют для устранения врождённых пороков у детей, что позволяет в дальнейшем вести ребёнку полноценную жизнь.
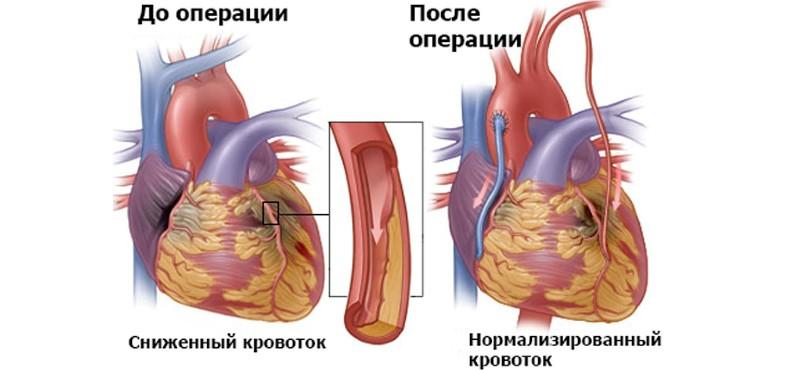
- Шунтирование аортокоронарное – во время операции вшивают дополнительный сосуд, что позволяет восстановить нормальное кровообращение в закупоренных артериях.
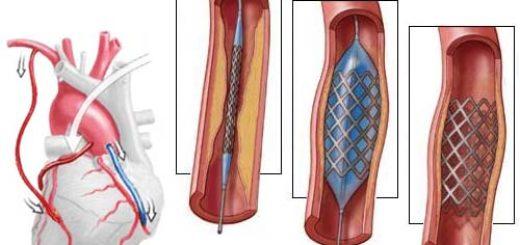
- Стентирование артерий – в просвет сосудов сердца накладывают стент, который внешне напоминает пружину. Операция показана при инфаркте, ишемии, скоплении холестериновых бляшек в сосудах.
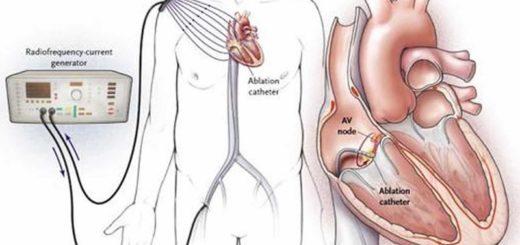
- Радиочастотная абляция – наименее травматичное оперативное вмешательство, позволяет устранить сердечную недостаточность, аритмию.
Оперативные вмешательства в обязательном порядке проводят при врождённых и приобретённых пороках сердца, современные технологии позволяют использовать это метод лечения даже для маленьких детей.
Валидол не относится к сердечным препаратам, лекарство обладает лёгким седативным действием, поэтому поможет устранить боль лишь в том случае, если она возникла на нервной почве.
Возможные осложнения
Любые проблемы с сердцем даже при своевременном лечении могут вызвать серьёзные осложнения, которые становятся причиной полной или частичной потери трудоспособности, летального исхода.
Последствия сердечных заболеваний:
- инфаркт;
- мозговой инсульт;
- острая сердечная недостаточность;
- хроническая гипертония;
- эмболия крупных артерий;
- приступы резкого снижения пульса могут привести к остановки сердца.
Профилактика сердечных заболеваний
В профилактике сердечно-сосудистых патологий большое значение имеет правильное питание, необходимо ежедневно включать в рацион хлеб грубого помола и другие продукты с высоким содержанием клетчатки – это поможет очистить сосуды от холестерина, снизить риск развития атеросклероза.
Как предотвратить болезни сердца:
- свести к минимуму потребление продуктов с высоким содержанием жира, сахара, соли;
- животные жиры заменить растительными маслами;
- употреблять больше фруктов и овощей – в них содержатся все необходимые витамины и микроэлементы, которые поддерживают нормальную работу сердечной мышцы, самыми полезными считается тыква, гранат, брокколи, курага, калина;
- морская рыба и морепродукты содержит жирные кислоты, которые благотворно влияют на состояние сосудов и сердца;
- отказаться от пагубных привычек, даже пассивное курение негативно отражается на состоянии сердечно-сосудистой системы;
- избегать стрессов – умение расслабляться, медитировать поможет сохранить спокойствие, легче переносить трудности;
- контролировать артериальные показатели, своевременно проходить профилактический осмотр;
- пить некипячёную очищенную воду – при кипячении снижается содержание кальция, что провоцирует развитие сердечно-сосудистых патологий;
- избавиться от лишнего веса.
Активный образ жизни поможет надолго сохранить здоровое сердце. Кардиотренировки с правильно подобранной нагрузкой прекрасно укрепляют сердечно-сосудистую и дыхательную систему. Ежедневные пешие прогулки, полноценный сон, любимое хобби – все эти факторы благотворно влияют на состояние здоровья.
Для профилактики сердечно-сосудистых заболеваний каждой женщине после 40 лет необходимо дважды в год принимать курсом препараты кальция и магния.
Человеку в любом возрасте полезно знать признаки здорового сердца – выносливость, хорошая трудоспособность, отсутствие одышки после умеренных физических нагрузок, пульс, давление, вес и сердцебиение в норме, боль в груди не возникает. Если подобные симптомы присутствуют не все, необходимо посетить кардиолога, проходить обследование раз в 2 года, а после 60 лет – ежегодно.