Признаки замершей беременности на ранних сроках – как определить?
Определить признаки замершей беременности на ранних сроках в домашних условиях не всегда возможно. Явные симптомы – болит живот, выделения, температура – появляются не ранее, чем через 6 недель. До этого происходит постепенное разложение его тканей и плодных оболочек, в кровоток матери проникают токсические вещества.
Симптомы замершей беременности на ранних сроках
Неразвивающаяся беременность в первом триместре может не проявлять себя, самочувствие женщины не страдает. Явные признаки проявляются, когда наступает интоксикация всего организма продуктами разложения эмбриона.
Они, всасываясь в кровь, провоцируют характерный симптомокомплекс:
- Тянущие ощущения в нижней зоне живота , отдающие в поясницу. Возникают без определенного временного промежутка вне зависимости от приема пищи, физической активности, как в состоянии покоя, так и во время движения.
- Женщина может почувствовать внутреннюю дрожь , слабость, как во время приступа гипогликемии.
- Остановка развития плода и поступление в кровяное русло продуктов распада приводит к повышению температуры до 37–38 градусов.
- Ухудшение общего самочувствия – постоянная сонливость, потеря трудоспособности, быстрая утомляемость.
- Токсикоз внезапно прекращается.
- Грудные железы размягчаются , исчезает болезненность, их размер становится таким, как был до начала беременности.
- Выделения – мажущие коричневатые или с кровянистыми прожилками. Это – один из основных признаков выкидыша.
Далее развиваются осложнения, которые провоцируют отравление организма.
Для этой стадии характерны такие признаки:
- температура до 39–40 градусов;
- резкая боль в нижней зоне живота, нарастающая;
- обильное кровотечение, похожее на месячные;
- головная боль, озноб;
- тошнота, рвота.
В самых тяжелых случаях, если не выполнена чистка замершего плода, повышается риск:
- сепсиса – заражение всего организма, бактериемия;
- ДВС-синдрома – обширное кровотечение, нарушение свертывающей функции крови.
Домашний метод самодиагностики – учёт базальной температуры. Её измеряют градусником в прямой кишке, процедуру проводят, не вставая с постели утром. При нормально развивающейся беременности температура всегда будет выше на 0,3–0,5 градусов, чем в обычном состоянии.
Причины замирания плода
Установить точную причину гибели плода не всегда удаётся даже после комплексной диагностики.
На развитие беременности влияет несколько факторов:
- Генетические аномалии. Врождённые нарушения у плода – трисомии, моносомия, транслокации. Нарушение числа хромосом, а также ситуации, когда хромосомы меняются частями между собой, часто имеют генетическую природу. Невынашивание ребенка нередко наследуется, если такие ситуации встречались у ближайших родственников женского пола.
- Нарушения гормонального типа – вторая по частоте причина гибели плода в раннем триместре. Прогестерон, не повышаясь до нужной концентрации, препятствует вызреванию желтого тела. Соответственно, эмбрион недополучает нужных ему для развития питательных компонентов, прекращает жизнедеятельность. Также среди гормональных факторов поликистоз яичников, патологии щитовидки, эндокринопатии, дисфункция яичников.
- Аутоиммунные факторы. Организм женщины воспринимает клетки эмбриона, как антигены, чужеродный белок. Полноценной имплантации не происходит в случае, если нарушается баланс в процессах образования и разрушения фибрина, увеличивается синтез протромбина, повышается свертываемость крови, не образуется хорионический гонадотропин. В этом случае мёртвая беременность наступает на сроке до 6 недель.
- Инфекционные процессы. Опасными в этом плане являются периоды 6–8, 11–12 недель. Стрептококки, стафилококки, клебсиелла, герпес, краснуха, ЦМВ, папиллома вирус, вирус Коксаки, уреаплазмоз, хламидиоз, микоплазмоз и гонорея могут привести к остановке развития плода. Менее опасными являются кандидоз, другие виды системных микозов.
- Нездоровый образ жизни. Наркотическая зависимость, употребление алкоголя, курение отравляют организм матери, нарушают процесс формирования эмбриона. Особенно опасны наркотические и алкогольные вещества в первые 3 месяца беременности. В этот период плацентарный барьер не образовался, с током крови все токсины попадают в полость матки.
- Лекарства. Тератогенным свойством обладают многие антибактериальные препараты, а также Колхицин, Меркаптотурин, Метотрексат.
- Тератозооспермия. Нарушение сперматогенеза у мужчины, в результате которого в эякуляте образуется аномальное число мужских половых клеток. В ряде случаев это провоцирует бесплодие, но зачатие возможно. Беременность развивается неправильно, в периоде до 6–8 недель зародыш гибнет.
- Внешнее влияние. Прекращению роста эмбриона во внутриутробном периоде может предшествовать перемена климата, подъем непосильных тяжестей, радиоактивное воздействие, частые перелеты.
До 80% всех случаев замершей беременности случается до начала 2 триместра на сроке между 3 и 4 неделями, и в 8 недель.
Как определить остановку развития эмбриона?
Достоверными являются такие способы диагностики:
- Гинекологический осмотр. Гинеколог определяет, соответствует ли размер матки установленному или предполагаемому сроку беременности, прослушивается ли сердцебиение плода, если оно уже есть.
- Измерение базальной температуры. Чтобы получить достоверный результат, нужны показатели, которые были у женщины до беременности.
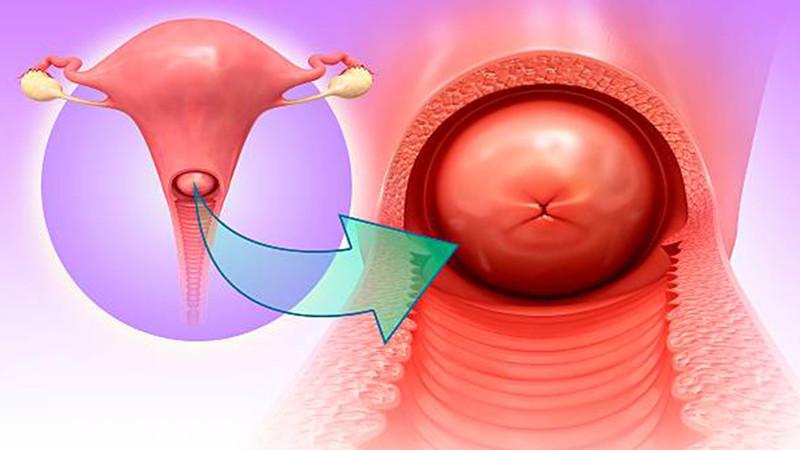
- УЗИ выявляет шевеление и сердцебиение эмбриона. Диагностика показывает размер плода – если он меньше, чем должен быть по сроку, возможна гибель плода. Также может выявляться анэмбриония – пустое плодное яйцо. Заподозрить аномальную беременность можно при проведении первого планового УЗИ на сроке до 14 недель до первых симптомов.
- Анализ крови на уровень ХГЧ. Он позволяет точно узнать уровень гормона беременности. При замершей – резко падает, но ещё 2–7 дней после гибели плода может оставаться в норме.
Во втором триместре и позже определить замирание можно по отсутствию шевелений. Окончательный диагноз ставят только по результатам ультразвуковой диагностики.
Что делать при неразвивающейся беременности?
Самостоятельное прекращение развития плода – природный защитный механизм. При остановке его жизнедеятельности снижается уровень плацентарных гормонов, в матку выделяются вещества, которые способствуют её сокращению для того, чтобы изгнать погибший эмбрион из полости. До 8-недельного срока замершая беременность часто заканчивается самопроизвольным выкидышем.
Матка самостоятельно отторгает эмбрион примерно через 2 недели после его гибели:
- в случае анэмбрионии – 50% случаев;
- после неполного выкидыша – 75%;
- остановка развития плода – 33%.
Но выжидательная позиция не всегда оправдана, поэтому проводят выскабливание или медикаментозное прерывание, чтобы не привести к сепсису и другим осложнениям:
- Выскабливание. Процедуру выполняют с целью удалить из полости матки плод и оболочки. Виды чистки: вакуум аспирация – до 5 недель, хирургическое выскабливание – до 12 недель, стимуляция родовой деятельности – в позднем триместре до 22 недели.
- Медикаментозное прерывание проводят до 42 дней беременности, размеры матки должны соответствовать началу 8 недели. Назначают антагонисты прогестерона (Мифегин), через 36 часов необходим приём простагландина (Сайтотек). В следующие сутки начинаются сократительные движения матки, плод самостоятельно покидает маточную полость.
После эвакуации плодного яйца назначают лечение антибактериальными препаратами для снижения риска развития хориоамнионита и эндометрита. Ткани эмбриона и оболочек отправляют на гистологическое и генетическое исследование. Это необходимо, чтобы понять, почему эмбрион перестал развиваться.
Возможные последствия и осложнения
Более редкое осложнение, когда один плод из двойни замер, а второй развивается. Обычно это случается на сроке до 10 недель гестации. По прошествии этого времени возникает состояние, которое в медицине называют «бумажный плод» – частички погибшего эмбриона мумифицируются, сжимаются, когда второй эмбрион растёт.
Чистка может повлечь за собой такие осложнения:
- повреждение или разрыв маточных стенок;
- кровотечение как вовремя вмешательства, так и после него;
- инфицирование и воспаление тканей матки;
- после вакуум-аспирации или хирургической чистки в полости могут остаться части эмбриона;
- спаечный процесс.
Если беременность замерла впервые, то процент повторного успешного вынашивания ребенка высок – 9 из 10 женщин не сталкиваются с подобными проблемами во второй раз. Если ситуация повторяется, проводят дополнительную диагностику – изучают микрофлору наружных половых органов, берут иммунограмму, спермограмму у партнера, учитывают результаты гистологического исследования маточного эпителия после выскабливания или вакуум-аспирации, определяют уровень гормонов.
Планирование нового зачатия рекомендуют не раньше, чем спустя полгода. В этот период нужно использовать барьерные методы контрацепции, отказаться от нездорового образа жизни, пройти медицинское обследование, чтобы выявить причину первой неудавшейся беременности.