Признаки ветрянки у ребёнка – как лечить?
Ветрянка у детей – самая распространённое заболевание после ОРВИ, с которым приходится сталкиваться родителям. Болезнь нельзя назвать опасной, поскольку чаще всего она протекает в лёгкой форме, после выздоровления формируется стойкий иммунитет. Диагностировать патологию несложно, поскольку признаки ярко выражены.
Причины ветрянки у детей
Ветряная оспа – инфекционная болезнь, возбудителем которой является вирус герпеса 3 типа Varicella Zoster (VZV, Варицелла Зостер). Заболевание распространяется воздушно-капельным путём, патогенные микроорганизмы быстро гибнут во внешней среде, но могут переноситься с потоками воздуха на большие расстояния. Чтобы заразиться ветрянкой, необязательно тесно контактировать с больным человеком, достаточно просто находиться с ним в одном помещении.
Единственный источник заражения – носитель инфекции, через предметы, третьих лиц и животных вирус не передаётся. Возбудитель заболевания не переносит высокие температуры, воздействие ультрафиолета, поэтому больно ребёнку нужно больше гулять в солнечную погоду, но только вдали от других детей.
Стадии и симптомы ветряной оспы у ребёнка
В среднем инкубационный период ветрянки – 10–21 день, человек считается заразным за 24 часа до появления сыпи, и в течение 5 дней после исчезновения последнего прыщика.
После заражения вирус ветрянки проникает в слизистые органов дыхательной системы, начинает активно размножаться, попадает в общий кровоток, поражает эпителиальный слой кожных покровов, но на начальной стадии определить болезнь невозможно. Симптомы заболевания зависят от периода патологии.
Как проявляется ветрянка на разных стадиях
| Период | Продолжительность | Симптоматика |
| Инкубационный | Ранняя стадия начинается с момента проникновения вируса в организм, длится до 3 недель | В начале болезни симптомы ветрянки отсутствуют, ребёнок чувствует себя нормально. |
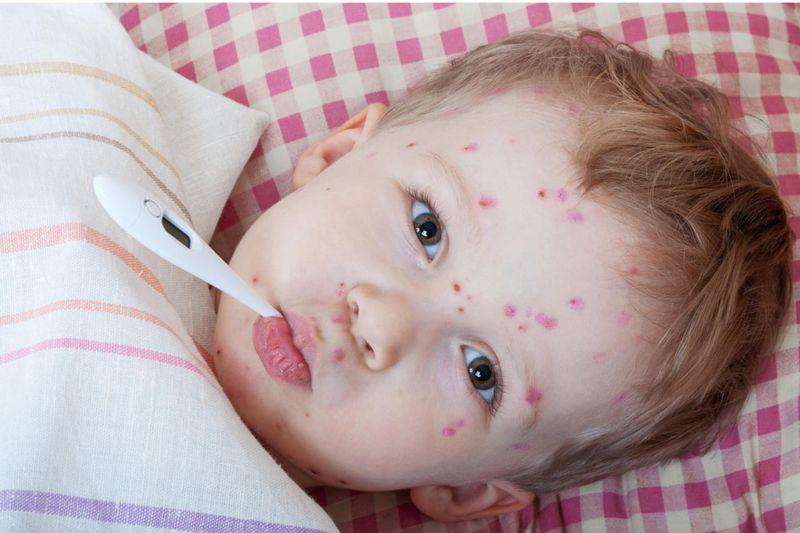
| Продромальный | 1–2 дня | Появляются первые неспецифические признаки – повышение температуры, плохой аппетит, озноб, чрезмерное потоотделение, слабость, иногда рвота. У некоторых детей эта стадия болезни отсутствует. |
| Период высыпаний | 3–5 дней, появление высыпаний имеет волнообразный характер. | Температура может подняться до 39 и более градуса.
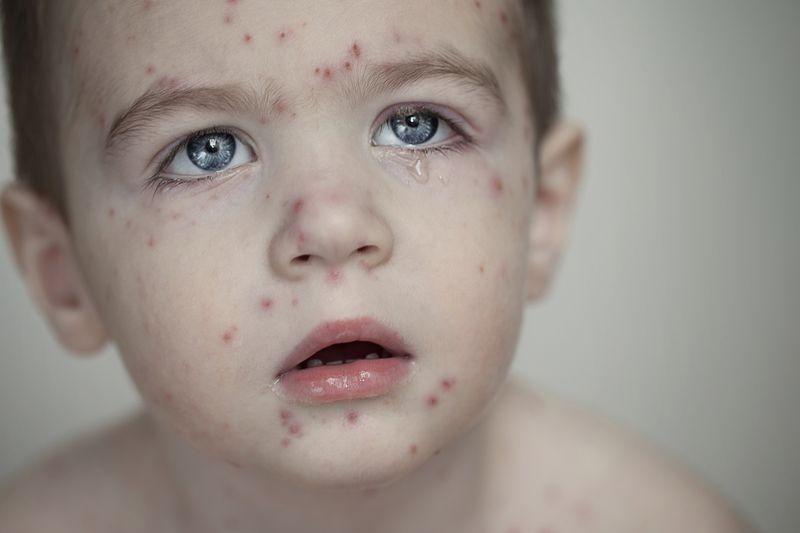
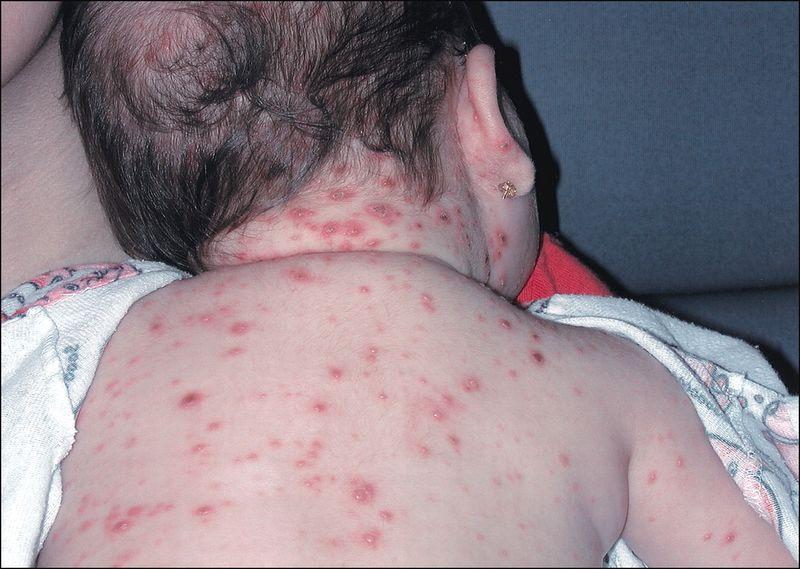
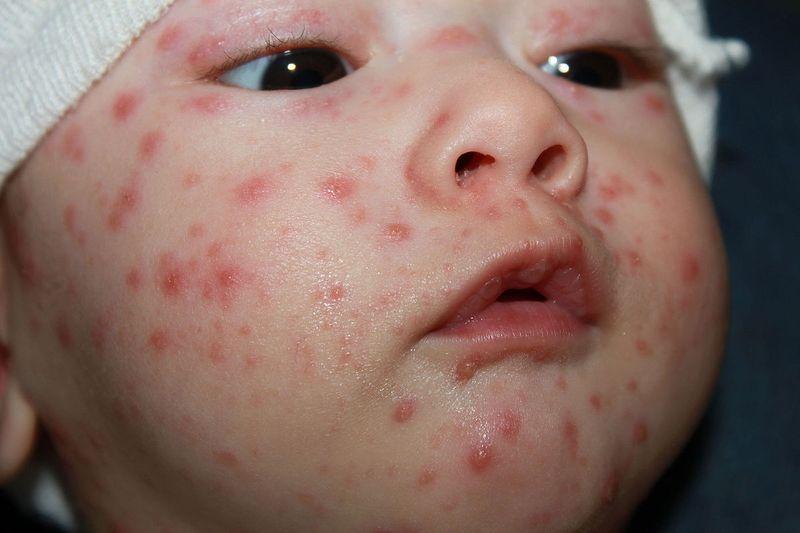
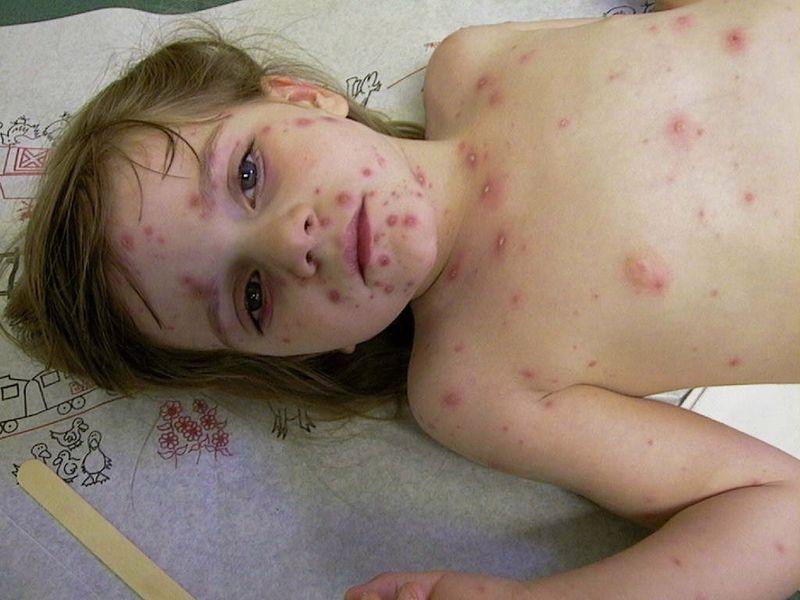
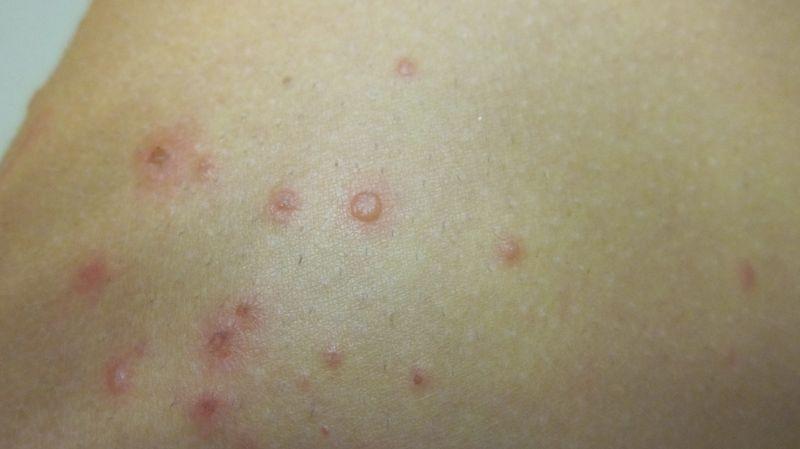
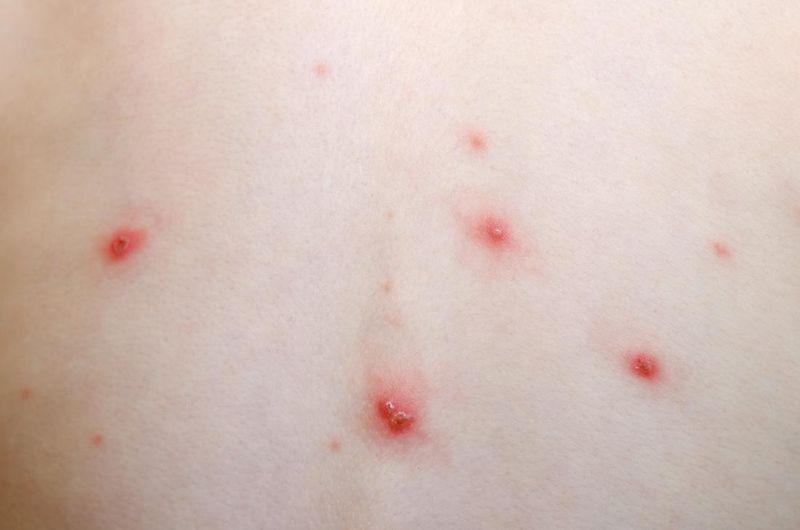
Характер сыпи: 1. В первый день периода высыпаний на теле появляются плоские красные пятнышки с чёткими краями. 2. Через несколько часов вместо пятна образуются пузырьки с прозрачным жидким содержимым внутри. 3. Постепенно пузырьки лопаются, покрываются корочкой, которая отпадает самостоятельно. |
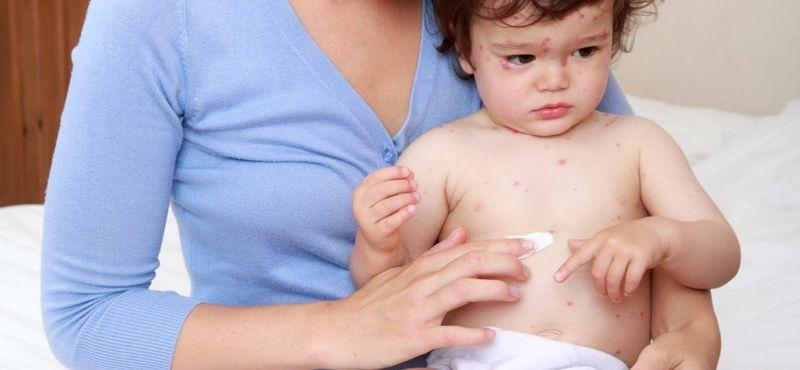
Чтобы понять, как выглядит сыпь, необходимо рассмотреть фото больного ребёнка.
Виды и формы заболевания
У детей ветрянка протекает в типичном и атипичном виде, исходя из симптоматики, выделяют лёгкую или скрытую, среднетяжёлую и тяжёлую форму патологии.
Формы болезни:
- легкая – температурные значения в норме или не более 38 градуса, период высыпаний продолжается не более 4 дней, высыпания малочисленные, общее состояние удовлетворительное;
- среднетяжелая – интоксикация характеризуется головной болью, ломоте в пояснице, мышцах, быстрой утомляемости, температурные показатели выше 38 °, многочисленная сыпь появляется на протяжении 5 дней;
- тяжелая – частая рвота, отсутствие аппетита, температура поднимается до 40 градусов, период высыпаний продолжается 9 дней, сыпь покрывает всё тело и слизистые.
Ветряная оспа бывает врожденной – ребёнок заражается внутриутробно от матери. Если инфицирование произошло на ранних сроках, дети рождаются с разными аномалиями или уродствами, при диагностировании у женщины ветрянки на поздних сроках малыш появится на свет с антителами к ветряной оспе, без признаков патологии.
Ветрянка новорождённых – развивается в том случае, если женщина заразилась вирусом Зостера за 5 дней до родов, или в течение нескольких дней после рождения ребёнка. Малыш появляется на свет с типичными признаками ветрянки, патология легко поддаётся лечению противогерпесными препаратами. Но если не начать терапию своевременно, смертность составляет более 30%.
Турецкая ветрянка получила своё название за схожесть симптомов с обычной ветряной оспой, но заболевание вызывает энтеровирус Коксаки. Патология проявляется в виде высокой температуры, нарывов и язв во рту, на ягодицах, конечностях, половых органах, рвоты и кишечного расстройства. Инкубационный период – 3–10 дней, иммунитет после выздоровления не вырабатывается.
Виды атипичной ветрянки
Гангренозная – вирус поражает глубокие слои кожи, клетки постепенно отмирают, через несколько суток после появления первых высыпаний развивается некроз. Характерный признак – тёмно-фиолетовый ободок вокруг папул, в пузырьках скапливается сукровица.
Когда пузырьки вскрываются, они покрываются струпом, под коркой находится язва, которая плохо заживает. Гангренозная ветряная оспа протекает на фоне высокой температуры, тяжёлой интоксикации, вирус поражает нервную систему. Такой тип встречается у ослабленных детей с разными видами иммунодефицита, часто заканчивается летальным исходом.
Буллезная ветрянка – вместо мелкой сыпи на коже появляются большие пузыри с дряблой поверхностью и бледно-жёлтой жидкостью внутри. После вскрытия булл возникают долго незаживающие язвы, глубокие раны с фибриновым дном.
Генерализованная ветряная оспа – вирус поражает все внутренние органы, без своевременного и правильного лечения велика вероятность смерти ребёнка. Патология встречается редко, чаще всего её диагностируют у детей с тяжёлыми дефектами в иммунной системе, при длительном лечении стероидными или противоопухолевыми лекарственными средствами.
Геморрагическая форма ветрянки – в пузырьках скапливается кровь, ухудшается свёртываемость крови, что становится причиной носовых и внутренних кровотечений, сильно кровоточат дёсны. На месте папул образуются тёмно-красные корки, после выздоровления на коже остаются глубокие рубцы и шрамы. Заболевание развивается у пациентов с нарушениями в работе кроветворной системы.
Рудиментарная форма – наиболее безопасная разновидность ветрянки, часто протекает в стёртой форме, без сыпи или с незначительными высыпаниями в виде пятен, температура остаётся в пределах нормы. Диагностируют у младенцев первых месяцев жизни, или у привитых детей.
К какому врачу обратиться?
При появлении характерных признаков ветрянки нужно вызвать участкового педиатра или семейного врача на дом, идти с больным ребёнком в больницу нельзя, поскольку он заразен для окружающих. Если болезнь протекает в тяжёлой форме, может потребоваться консультация иммунолога, вирусолога, груднички подлежат госпитализации в инфекционное отделение.
Диагностика
Распознать типичную ветряную оспу несложно уже после тщательного физикального осмотра, поскольку заболевание имеет классическую клиническую картину. Атипичную форму можно перепутать с простым герпесом, буллезным дерматозом, экземой, врождённым сифилисом, пиодермией, лабораторные исследования помогут дифференцировать ветрянку от других инфекций.
Какие анализы нужно сдать:
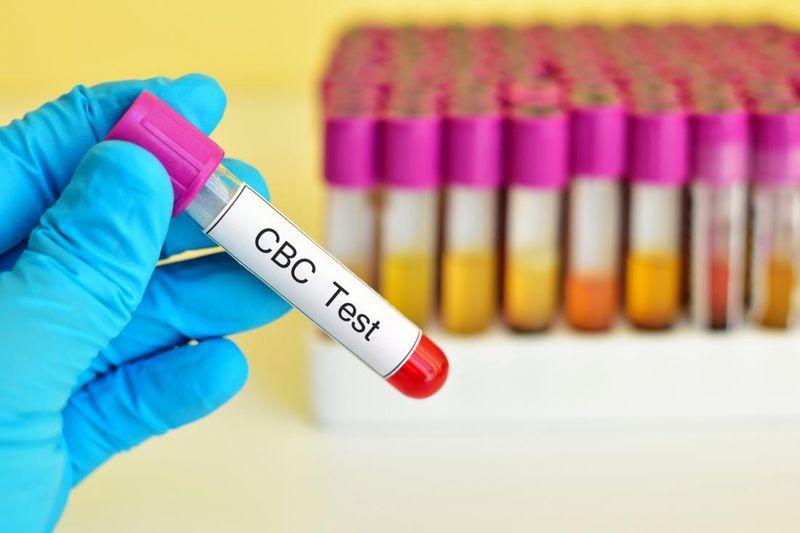
- клинический анализ крови для определения уровня СОЭ;
- микроскопическое исследование жидкости из везикул;
- биохимический анализ крови;
- серологические тесты – РСК, РТГА.
При тяжёлом течении болезни, дополнительно назначают общий анализ мочи, УЗИ органов брюшной полости, КТ головного мозга, электрокардиограммы, чтобы выявить, какие органы поразил вирус.
Лечение ветрянки у детей
Вялотекущая или бессимптомная ветрянка не требует особого лечения, терапия направлена на устранение неприятных симптомов, для скорейшего выздоровления необходимо придерживаться питьевого режима и диеты.
Первая помощь
На первом этапе заболевания может подняться температура, если показатели выше 38,5 градуса, необходимо дать ребёнку жаропонижающее средство. Основная проблема при ветрянке – сильный зуд, чтобы избежать расчёсывания, нужно коротко подстричь ногти, грудничкам надеть защитные антицарапки, протирать поражённые участки слабым содовым раствором – 1ч. л. соды на 250 мл воды. Все остальные лекарственные препараты назначит врач после осмотра и диагностики.
Лекарства
Специфических препаратов против ветряной оспы не существует, лекарственные препараты помогают бороться с проявлениями болезни, снижают риск развития осложнений.
Чем лечить:
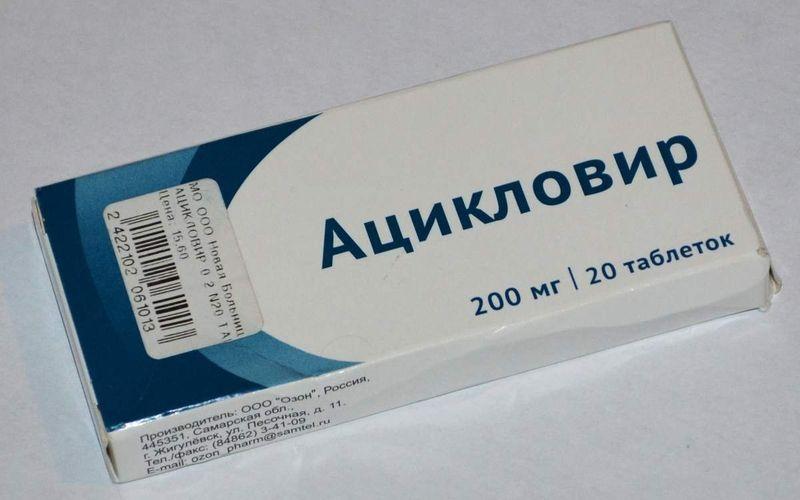
- противогерпетические препараты – Ацикловир;
- жаропонижающие средства – только Ибупрофен и Парацетамол, снижают температуру, устраняют признаки воспалительного процесса;
- противовоспалительные спреи – Тантум Верде, Гексорал, назначают при поражении вирусом слизистой горла, турецкой ветрянке;
- стоматологические гели – Калгель, Камистад, способствуют заживлению язвочек в ротовой полости;
- антигистаминные препараты в виде таблеток, капель – Эриус, Фенистил;
- сорбенты – Полисорб, Смекта, устраняют проявления интоксикации;
- гомеопатические средства – Флакозид, Аллизарин, Хелепин.
Общие рекомендации
При ветряной оспе необходимо избегать повышенного потоотделения – ограничьте активность ребёнка, но строгий постельный режим соблюдать необязательно. Одежда должна быть просторной, из лёгких натуральных материалов, в комнате всегда должно быть свежо и прохладно, постельное бельё следует менять каждый день.
Отсутствие аппетита – нормальное явление при вирусных заболеваниях, кормить больных детей насильно не нужно. Если с аппетитом всё в порядке, основу рациона должны составлять лёгкие диетические блюда в жидком или перетертом виде. Солёную, жареную, жирную пищу, газированные напитки, вредную еду употреблять категорически запрещено.
Обильное питьё способствует скорейшему выздоровлению, поскольку организм будет быстрее очищаться от токсичных отходов жизнедеятельности вирусов. Пить можно воду обычную и минеральную, морсы, отвар шиповника, ромашки, натуральные соки.
Возможные последствия и осложнения
Негативные последствия ветрянки у детей диагностируют редко, чаще всего возникают дерматологические гнойные осложнения – абсцесс, флегмона, фурункулы, после них остаются рубцы. Если заболевание протекает в тяжёлой форме, вирус затрагивает внутренние органы, развиваются опасные сопутствующие заболевания.
Возможные последствия ветрянки:
- Энцефалит – патология проявляется через 7–12 дней после начала болезни, характеризуется частыми судорогами, сильной головной болью, нарушением сознания. В редких случаях развивается идиотия.
- Миокардит – вирус провоцирует развитие воспалительного процесса в сердечной мышце, возникает одышка, нарушается частота пульса, ребёнок может жаловаться на боль в груди.
- Пневмония – возникает у младенцев с ветрянкой новорождённых, состояние опасное, может закончиться летальным исходом.
- Нефрит – воспаление почек, развивается через 10 дней после проявления первых признаков патологии, болезнь проходит самостоятельно, специфического лечения не требуется.
Поскольку вирус может проникать во все ткани и слизистые, последствием ветрянки может быть нарушение зрения, поражение слизистых глаз, гепатит, проблемы с поджелудочной железой, селезёнкой.
Профилактика
Ребёнку практически невозможно избежать заражения ветрянкой, поскольку он постоянно контактирует с другими людьми. Основной метод профилактики – укрепление защитных функций организма, соблюдение правил гигиены.
Доктор Комаровский о ветрянки у детей
Ветряная оспа – распространённое детское заболевание, если ребёнок посещает дошкольное учреждение, то заразится он этой болезнью практически со 100%. Заболевание у детей протекает в лёгкой форме, осложнения чаще всего возникают из-за неправильных действий родителей.
Что делать при ветрянке у детей – рекомендации доктора Комаровского:
- Антибиотики при ветрянке детям не нужны – это вирусное заболевание.
- Зелёнка и Фукорцин никаким лечебным эффектом не обладают, могут только усилить зуд. Эти средства используют в качестве индикатора – если утром на коже нет несмазанных прыщей, через 5 дней ребёнок будет незаразным.
- Педиатры в европейских странах считают, что дети с ветрянкой становятся незаразными, как только все лопнувшие пузырьки покрываются корочкой, происходит это примерно на 7–8 день заболевания. Поэтому для смазывания сыпи никакие средства не используют.
- Часто родители начинают мазать зудящую кожу ребёнка мазями с антигистаминным действием, но через ранки активные ингредиенты проникают в кровь, что опасно передозировкой. Антигистаминные препараты детям можно давать только в таблетках, чётко следуя инструкции.
- Купать детей с ветрянкой можно – прохладная ванна с небольшим количеством соды хорошо устраняет зуд. Процедуру можно проводить каждые 3–4 часа, кожу не вытирать, а легко промокнуть.
- Если в помещении жарко, дети сильно потеют, что провоцирует усиление зуда. Прохладный и влажный воздух в комнате – один из эффективных методов лечения ветрянки у детей.
- При ветрянке детям не требуется постельный режим, кормить больного нужно по требованию лёгкой и жидкой пищей, а вот пить нужно много и часто.
Противовирусные препараты, интерфероны так же не особо помогают, противогерпесный препарат Ацикловир назначают только маленьким детям до года, подросткам, при тяжёлом течении болезни. При приёме Ацикловира необходимо давать ребёнку больше пить, на фоне обезвоживания при медикаментозной терапии возникают тяжёлые заболевания почек.
Ветрянка – привычная детская болезнь, у детей в возрасте 2–7 лет проходит чаще всего легко, без особых осложнений. Но чем старше становится ребёнок, тем тяжелее он переносит заболевание, избежать негативных последствий поможет регулярное укрепление иммунитета. Если у родителей в детстве при ветрянке самочувствие было очень плохим, то и малыш обладает повышенной восприимчивостью к вирусу ветряной оспы, в таких случаях лучше сделать прививку.