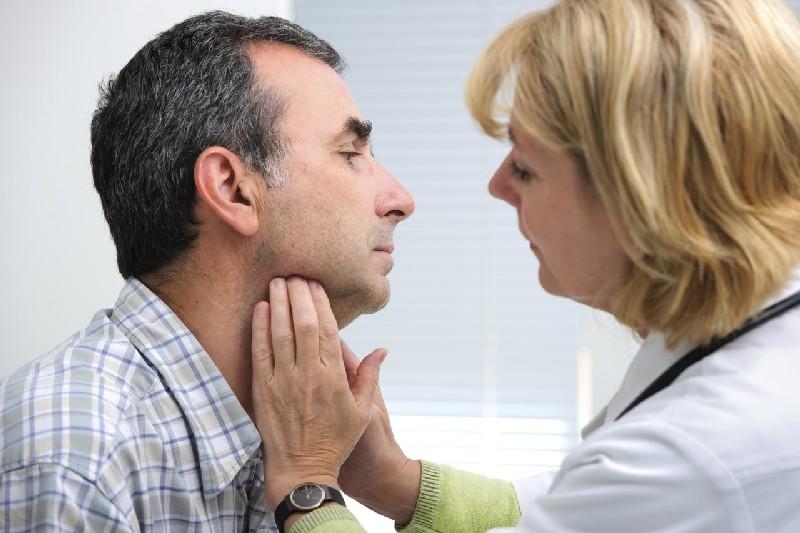
Воспаление подчелюстных лимфоузлов
Лимфатические узлы фильтруют лимфу от бактерий и вирусов, синтезируют антитела и макрофаги для нейтрализации патогенных микроорганизмов. Если воспалился лимфоузел под челюстью, очаг инфекции находится в ротовой полости, ушах, мягких тканях лица, горле или в носу.
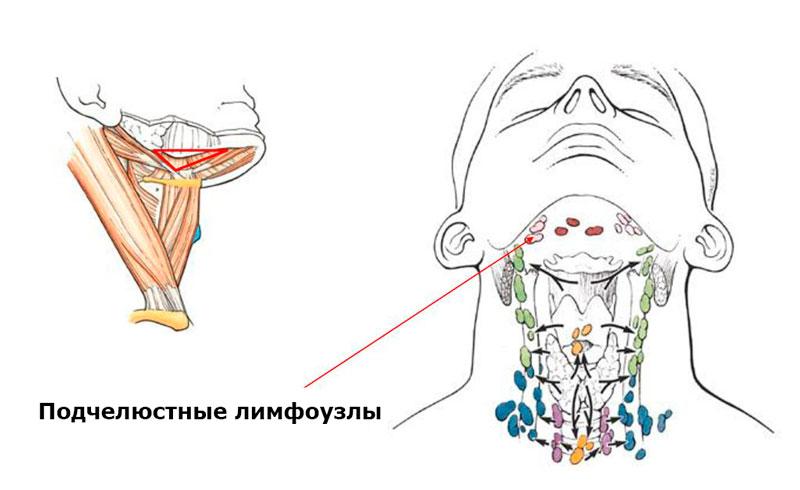
Расположение подчелюстных лимфатических узлов
Лимфатические узлы пропускают лимфу с кожи лица, щитовидной железы, носоглотки, горла, слюнных желез, миндалин.
В зависимости от локализации их делят на группы:
- Подбородочные скапливают лимфу из подъязычного участка, подбородка, нижней губы и края языка. Расположены под подбородком.
- Поднижнечелюстные располагаются внизу челюсти в зоне слюнной железы.
- Углочелюстные находятся с двух сторон челюсти ближе к уху, расположены группами.
- Нижнечелюстные находятся в переднем сегменте в зоне лицевой артерии.
Лимфоузлы располагаются по пути залегания протоков лимфатической системы, параллельно кровеносным сосудам. В подчелюстном пространстве может быть 6–8 узлов. Лимфоциты подчелюстного пространства чаще всего увеличиваются на фоне тонзиллита, ларингита, ринита, стоматита, пародонтита, пульпита и воспаления слюнных желез.
Симптомы воспаленных лимфоузлов под челюстью
Воспаление лимфоузлов (лимфаденит) под челюстью проявляет себя такими симптомами:
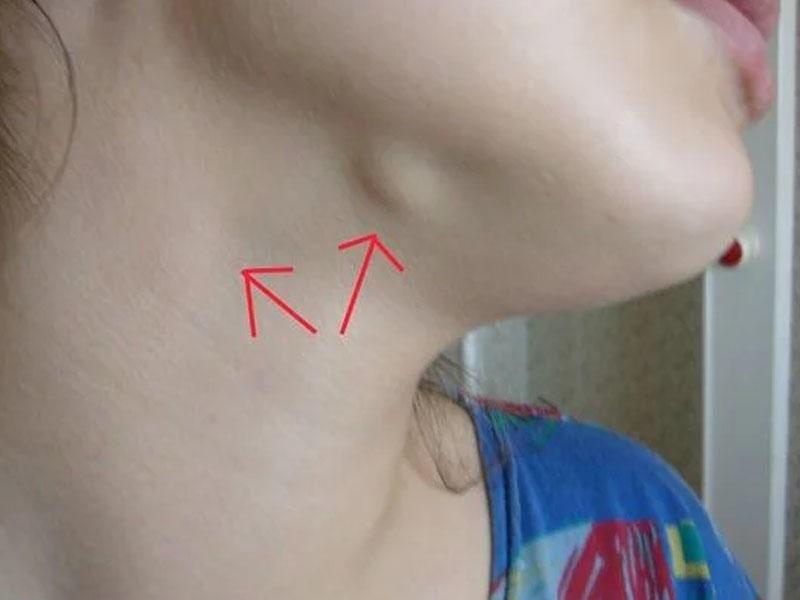
- Патологический рост. В норме размер лимфатического узла в подбородочной зоне у взрослых – до 1 см, у детей – до 1,5 см. Шарик диаметром более 2 см говорит об остром воспалительном или гнойном процессе.
- Изменение консистенции. Физиологически нормальные узлы эластичные, мягкие, не соединенные с соседними тканями, узлами и кожными покровами. Структура должна быть однородной – патологические лимфоузлы, как ответ на метастазирование или злокачественное перерождение тканей самого узла, имеют консистенцию «мешка с картошкой», надуваются.
- Болезненность – при нажатии, повороте головы, открывании рта ощущается резкая боль.
- Над поражённым лимфоузлом краснеет кожа , на ощупь она может быть горячей.
После появления этих первичных симптомов развиваются характерные признаки воспаления:
- температура до 39–40 градусов;
- чувство распирания в верхней области шеи или чувство, как будто тянет мышцу;
- головные боли;
- першение или жжение в области гортани;
- боли не только при надавливании, но и в состоянии покоя.
Причины воспаления подчелюстных лимфоузлов
Ткани лимфоузла воспаляются преимущественно на фоне ОРВИ, ОРЗ, из-за зуба или инфекционных заболеваний. Причём у детей такой симптом диагностируют чаще, чем у взрослых.
Фильтры организма реагируют на размножение вирусов и бактерий, начинают усиленно вырабатывать лимфоциты, за счёт чего происходит набухание ткани. Но если патогенов скапливается много, ткань самого узла воспаляется, вызывая яркие клинические проявления.
Подчелюстные узлы воспаляются в ответ на развитие таких болезней:
- кариес;
- грипп, ОРВИ;
- миозит (продуло шею);
- абсцесс;
- инфекции ушных каналов – отит;
- инфекции верхних дыхательных путей – фарингит, тонзиллит, аденоидит, ларингит, гайморит, фронтит.
Симптоматика в этом случае будет характерной для заболевания, которое вызвало распухание лимфоузла.
Лимфаденопатия (увеличение) узлов под челюстью может быть спровоцировано такими заболеваниями и состояниями:
- 1–2 дня после удаления зуба;
- рост зуба мудрости;
- нагноение десны;
- флюс во рту;
- травмы шеи, скул.
Генерализованная лимфаденопатия, при которой увеличиваются все лимфоузлы, в том числе челюстные, бывает в следующих случаях:
- вирус Эпштейн-Барра (инфекционный мононуклеоз);
- СПИД;
- мочеполовые инфекции;
- сифилис;
- системная красная волчанка;
- токсоплазмоз;
- ревматизм;
- злокачественные опухоли, метастазирование.
У детей увеличение подчелюстных и шейных лимфоузлов наблюдают при ветряной оспе, паротите, кори.
К какому врачу обратиться?
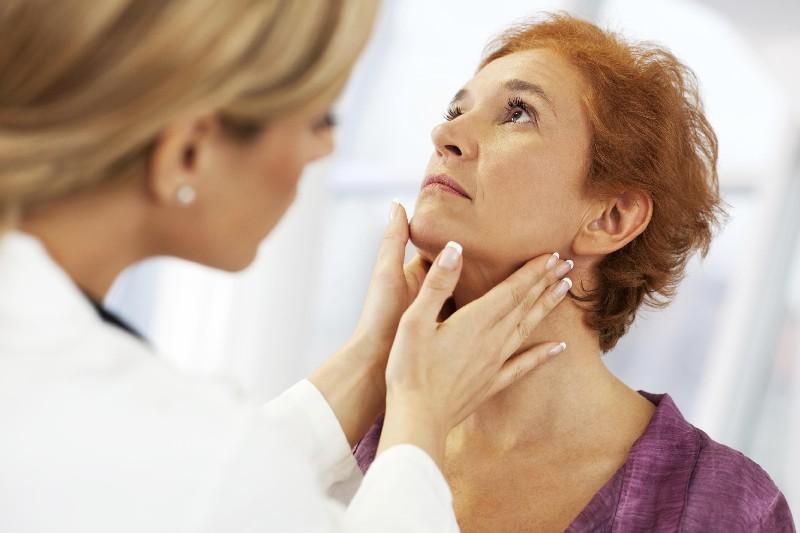
Для первичной диагностики необходимо обратиться к терапевту, детей показать педиатру.
Врач проводит пальпацию, определяет размеры шишки, структуру и при необходимости направляет пациента к таким специалистам:
- хирург – проводит операцию;
- онколог – выясняет причины длительной лимфаденопатии без клинических признаков инфекции.
Также может потребоваться помощь стоматолога, отоларинголога, эндокринолога.
Методы диагностики
Первичный этап диагностики – осмотр воспаленного твёрдого лимфоузла. Определяют, с одной стороны перекатывается шарик или есть припухлости слева и справа от подбородка, болит ли узел, катается, спаяно ли уплотнение с тканями и соседними лимфоузлами.
Определить точный размер лимфоузла при помощи пальпации невозможно, для этого используют УЗИ. Также ультразвуковое обследование уточняет эхогенность, структуру узла, дифференцирует лимфаденопатию и лимфаденит с кистами, опухолями слюнных желез.
Инструментальные исследования:
- Анализ крови. Высокое СОЭ (более 20–30 мм/ч), повышение числа лейкоцитов говорит о воспалении. Преобладание нейтрофилов – о развитии бактериальной инфекции.
- Анализы на ВИЧ, гепатит, сифилис.
- Вместе с УЗИ увеличенных лимфоузлов проводят обследование брюшной полости. При генерализованной лимфаденопатии, сопровождающей мононуклеоз и другие системные болезни, увеличивается печень и селезенка.
- МРТ, рентгенографию, КТ, биопсию или пункцию узла проводят при подозрении на метастазы или злокачественное перерождение тканей самого узла.
Что делать при воспалении лимфоузлов под челюстью?
При обнаружении уплотнения, которое опухло, болит, давит с одной или с двух сторон, можно использовать только сухое тепло (теплая повязка, шарф). Категорически запрещается любое сильное тепловое воздействие (прокаленная соль, грелки), физиопроцедуры без назначения врача, частые касания к пораженному участку, массирование. При гнойном лимфадените это может привести к разрыву полости и выходу гноя в соседние здоровые ткани.
Лечение лекарствами
Для устранения воспалительного процесса применяют:
- Нестероидные противовоспалительные препараты (НПВП) – Ибупрофен, Диклофенак, Нимесил, Нимулид, Парацетамол, Кеторолак. Чаще их назначают внутрь в таблетках или инъекциях, реже – в виде гелей или мазей для пропитки повязок. Лекарственные средства обладают анальгезирующим, противовоспалительным и жаропонижающим эффектами. Блокируют определенные ферменты, снижают синтез простагландинов, которые вызывают боль, лихорадку и воспаление ткани.
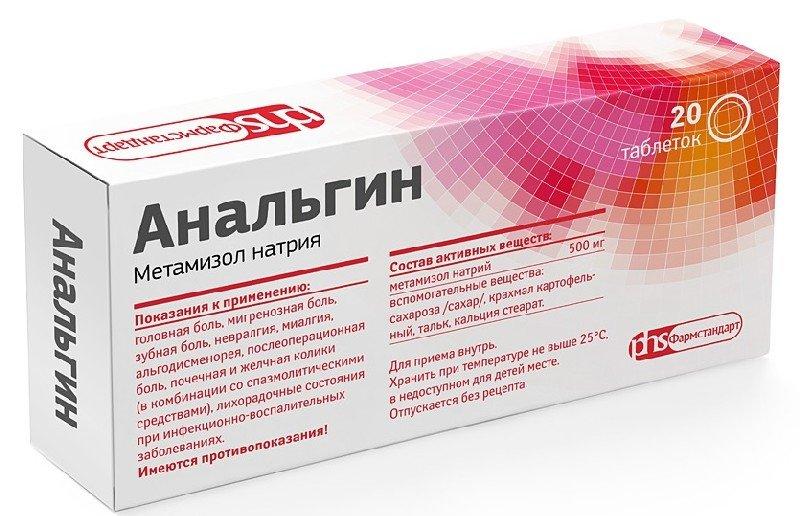
- Обезболивающие – Аспирин, Анальгин, мефенаминовая кислота, Индометацин. Купируют боль, снимают жар, уменьшают симптомы воспаления.
- Глюкокортикостероиды (аналог гормона, вырабатываемого корой надпочечников) – Гидрокортизон, Преднизолон, Дексаметазон. При использовании местно устраняют отёк, воспаление, обезболивают. В виде инъекций используют редко, при обширном участке поражения с высокой температурой тела.
Антибиотики используют, если лимфаденит спровоцирован микробной инфекцией:
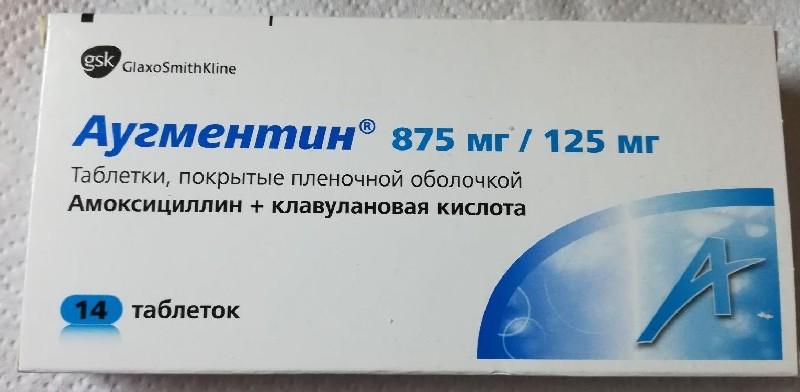
- Пенициллиновый ряд – Грамокс, Оспамокс, Аугментин, Флемоксин Солютаб. В виде таблеток или уколов назначают курсом на 5–7 суток, активно подавляют рост стафилококков и стрептококков.
- Цефалоспориновые препараты – Цефазидим, Цефтриаксон, Супракс. Имеют широкий спектр воздействия, эффективны в отношении основных возбудителей воспаления. Имеют меньше побочных действий на фоне доказанной эффективности. Для детей применяют форму суспензии.
- Макролиды – Фромилид, Клабакс, Сумамед. Используют короткими курсами по 3–5 дней, активно подавляют развитие бактериальной инфекции.
От вирусных заболеваний, которые провоцируют воспаление подчелюстных лимфоузлов, используют противовирусные средства:
- Гропринозин;
- Изопринозин;
- Арбидол;
- Ацикловир;
- Амиксин;
- Кагоцел.
Также назначают симптоматические препараты:
- Лимфомиозот. Гомеопатическое средство для улучшения оттока лимфы и очищения лимфатической системы.
- Эргоферон, Анаферон – иммуномодуляторы на основе интерферона, назначают при хронической форме, если узлы постоянно воспаляются.
- Ихтиоловая мазь, мазь Вишневского – используют наружно для наложения повязок, обладают рассасывающим эффектом, снимают отёк.
Физиопроцедуры практикуют чаще в хронической стадии лимфаденита. Применяют электрофорез, УВЧ-терапию, лазеротерапию, гальванизацию. При электрофорезе используют Димексид, глюкокортикоиды и антибактериальные растворы.
Как лечить народными средствами?
Средства народной медицины можно использовать после консультации с врачом.
Рецепты настоек и отваров:
- Для очистки лимфатической системы. Заготовьте по 1 части тысячелистника, крапивы, хмеля и душицы и 3 части полевого хвоща. Перемешайте, 1 ст. л. этой смеси залейте 200 мл кипящей воды. Отстаивайте до полного остывания. Дозировка – трижды в день по 100 мл перед едой.
- Возьмите в равных долях хвощ полевой и спорыш, перемешайте. Заварите в 300 мл кипятка, остудите, процедите. Разделите на 2 порции по 150 мл и пейте утром и вечером до еды.
- Сбор для снятия воспаления. Возьмите в равных долях мяту, зверобой, полынь, малиновые листья, корни одуванчика и цветы липы. Измельчите в ступке сушеное сырьё, перемешайте, возьмите 10 г этой смеси, залейте 0,5 л кипятка. Заваривайте в термосе минимум в 8 часов. Принимайте по 100 мл 4–5 раз в день.
Наружно в виде мазей и пропиток для компрессов используют такие средства:
- Измельчите 15 листьев свежей мяты, разотрите так, чтобы выделился сок. Этим соком пропитайте стерильную марлевую повязку или бинт, наложите на пораженный участок, укутайте шарфом, оставьте на 2 часа. Повторяйте процедуру 2 раза в день.
- Компресс можно сделать из листьев чистотела. Возьмите 20 листьев, промойте, обдайте кипятком. Когда они остынут, слегка разомните в руках. Накладывайте компресс под повязку на 30 минут 2 раза в сутки. Сок чистотела может вызвать ожоги, поэтому не допускайте его попадания на слизистые оболочки и в глаза, после процедуры вымойте руки.
- Растопите на пару 1 стакан нутряного жира, добавьте 3 ст. л. измельченной высушенной травы наричника. Проварите на водяной бане смесь не менее 4 часов, процедите, перелейте в ёмкость из тёмного стекла и накройте крышкой. Три дня подряд 2 раза в сутки прикладывайте к узлу отрез бинта/марли, пропитанные мазью, на 2 часа. Готовое средство храните в холоде не более 5 дней.
Операция
К оперативному вмешательству в лечении воспаления подчелюстных лимфоузлов прибегают, когда есть нагноение – аденофлегмона или абсцесс:
- процедуру выполняют под местным или общим обезболиванием;
- гнойный очаг вскрывают, ткани очищают от гноя, участки некротизации удаляют;
- очаг нагноения промывают антисептиками, рану ушивают, дренируют.
Иногда содержимое лимфоузла или весь лимфоузел целиком после операции отправляют на гистологическое исследование, которое позволяет установить точную причину воспаления.
Возможные последствия и осложнения
Воспалённые лимфоузлы угла или центра нижней челюсти без лечения вызывают образование:
- свищей;
- флегмон;
- абсцессов;
- сепсиса.
У взрослых и подростков только в 40–50% случаев стойкое увеличение лимфоузлов вызвано системными болезнями или инфекцией. В остальных случаях необходимо исключить метастазирование, злокачественные болезни. Особую опасность представляют собой лимфоузлы округлой, а не овальной формы, увеличение только одного из них слева или справа челюсти, отсутствие боли, медленный прогрессирующий рост, наличие конгломератов из нескольких узлов.
В половине случаев воспаления лимфоузлов причиной является не бактериальный или инфекционный характер заболевания
Лимфоузлы под челюстью – одни из самых крупных в организме. У ребёнка в возрасте до 7 лет они прощупываются при пальпации в норме, у взрослых могут реагировать на стоматологические заболевания, воспаление ушей, горла, носа, травмы, гнойники и фурункулы головы. При беременности могут увеличиваться в размерах в ответ на снижение иммунитета и изменение гормонального фона, часто воспаляются при обострении хронического тонзиллита, аденоидита. В лечении лимфаденита важно устранить основное заболевание, чтобы исключить рецидив.